- Современные методы терапии воспаления легких
- ТОП-5 самых эффективных антибиотика: чем лечиться от бронхита, ангины, отита и других болезней
- Что такое антибиотики: их классификация и особенности применения
- Что лечат антибиотики: перечень основных заболеваний
- Почему возникает резистентность к антибиотикам
- Почему важно принимать антибиотики только тогда, когда они необходимы?
- Когда пить антибиотики и как принимать их без вреда для организма
- Как правильно пить антибиотики: до еды или после
- Антибиотик Сумамед (азитромицин)
- Антибактериальный препарат Зиннат (цефуроксим)
- Антибиотик Аугментин (амоксициллин)
- Антибиотик Новокс (левофлоксацин)
- Лопракс — действенный антибиотик при бронхите (цефиксим)
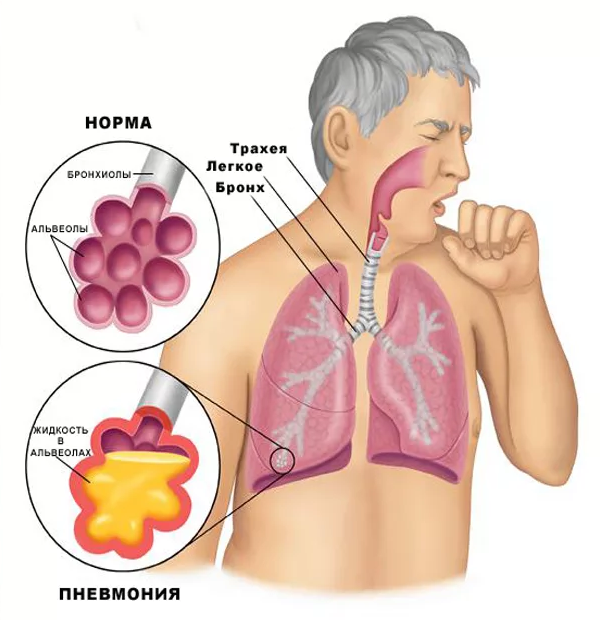
Современные методы терапии воспаления легких
Комплексный подход к лечению заболевания — основополагающий аспект терапии. Её объем зависит от тяжести состояния пациента. Лечение включает назначение медикаментов как антибактериальных, так и иных препаратов, направленных на устранение причины пневмонии и профилактику осложнений. Немедикаментозное лечение подразумевает режим, питание, физиопроцедуры. Тяжелое течение воспаления легких сопровождается дезинтоксикационной, гормональной противовоспалительной и госпитальной терапией, реанимационными мероприятиями.
Медикаментозная
При лечении пневмонии в первую очередь после постановки диагноза выбирают антимикробный препарат (АМП). На начальном этапе болезни невозможно применение этиотропной терапии. Это значит, что назначить лекарство, которое будет действовать непосредственно по плану на возбудителя не удается, по причине необходимости идентификации микроорганизма в течение минимум 18-24 часов.
Дополнительно необходимо определить чувствительность возбудителя к антибактериальным препаратам. На данный анализ потребуется 5-6 дней.
На основании возраста и жалоб пациента, анамнеза заболевания, тяжести воспаления и наличия осложнений, сопутствующих патологий, врач выбирает одну из рекомендованных схем (согласно клиническим протоколам).
Группами выбора для антибиотикотерапии являются макролиды, фторхинолоны и некоторые β-лактамы. Эти препараты способны обезвредить большинство бактерий, являющихся причинами внебольничной пневмонии. Эмпирическая терапия, исходя из тяжести течения заболевания, может проводится дома или в стационаре. При назначении перечня медикаментов на дому выбирают следующие средства:
• у пациентов без сопутствующих патологий, не принимавших последние 3 месяца АМП, — амоксициллины или макролиды (медикаменты на основе азитромицина, кларитромицина);
• у больных с интеркуррентными заболеваниями, отягощенным течением воспаления, принимавших последние 3 месяца АМП, — защищенные амоксициллины клавулановой кислотой) или макролиды (азитромицин, кларитромицин), или фторхинолоны (левофлоксацин, моксисифлоксацин, гемифлоксацин).
Антимикробные препараты для лечения пневмонии:
β-лактамные антибиотики
• Незащищенные амоксициллины (Амоксициллин, Амоксикар, Флемоксин солютаб)
• Защищенные амоксициллины (Амоксиклав, Аугментин, Амоклав)
• Цефуроксим аксетил (Зиннат, Зинацеф, Аксеф, Цефоктам)
Макролиды
• Кларитромицин (Фромилид, Клацид, Клабакс)
• Рокситромицин (Рулицин, Рулид, Ромик)
• Азитромицин (Азибиот, Сумамед, Азимицин)
Фторхинолоны (при легочной патологии)
• Левофлоксацин (Таваник, Лебел, Левоксимед)
• Моксифлоксацин (Моксифур, Авелокс, Симофлокс)
• Гемифлоксацин (Фактив)
Эффективность терапии оценивается по прошествии 48-72 часов. Если наблюдается положительная динамика, лечение продолжают. При ухудшении состояния врач меняет основной АМП.
Важно! Частая смена антибиотиков во время лечения может стать причиной развития резистентности и в будущем снизить эффект от антибиотиков.
Осложненные и тяжелые разновидности пневмонии купируются только в условиях стационара, и включают введение лекарственных средств в мышцу или в вену с целью ускорения действия средств.
Этиотропная
Если должного эффекта от лечения не наблюдается, и известен возбудитель, используют более точную этиотропную терапию.
Структура возбудителей воспаления легких разнообразна, классифицируют микроорганизмы следующим образом:
1. Пневмококки (St. pneumoniae), золотистый стафилококк (MRSA, MSSA), синегнойная палочка (Ps.aeruginosa) — составляют до 60% всех случаев заболевания.
2. Внутриклеточные микроорганизмы (М. pneumoniae, С. pneumoniae). Микоплазмы и хламидии инициируют 20-30% пневмоний и имеют атипичное течение.
3. Гемофильная палочка (Н. influenzae), Klebsiella pneumoniae, Legionella pneumoniae у взрослых вызывают пневмонию в 5% случаев.
В структуре возбудителей внебольничной пневмонии лидирует пневмококк. Лечение подразумевает назначение защищенных β-лактамов, например, Аугментина, Амоксиклава, Уназина, Сулациллина. Спектр их активности включает стафило- и стрептококки, кишечную группу бактерий, гемофильную палочку, анаэробы.
При отсутствии устойчивости применяют цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим, цефтибутен). Применяют и альтернативные вспомогательные препараты: макролиды (кларитромицин, азитромицин), фторхинолоны для лечения легочной патологии (левофлоксацин, моксифлоксацин, гемифлоксацин). В тяжелых случаях назначают резервные АПМ: ванкомицин, линезолид.
Важно! Применение нереспираторных фторхинолонов (пефлоксацин, ципрофлоксацин, норфлоксацин и др.) считается нерациональным.
Схожие принципы лечения и у внебольничной пневмонии, вызванной гемофильной палочкой или кишечной группой бактерий.
В случаях, когда возбудителем выступает золотистый стафилококк, особое внимание уделяют такому фактору, как MRSA/MSSA (метициллинрезистентный/чувствительный стафилококк). При чувствительной к метициллину разновидности MSSA применяют стандартную терапию, и выбирают один из следующих препаратов:
амоксициллин/клавуланат (Аугментин, Амоксиклав),
амоксициллин/сульбактам (Уназин, Сулациллин), цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим, цефтибутен), линкозамиды (линкомицин, клиндамицин).
Если же форма пневмонии тяжёлая и обнаружен MRSA, то используют препараты резерва: линезолид, ванкомицин. Атипичные формы пневмонии лечат медикаментами из группы макролидов или тетрациклинов (доксициклин), или респираторных фторхинолонов.
Патогенетическая
Специфическая патогенетическая терапия актуальна при выявлении тяжелых и затяжных форм внебольничной пневмонии у взрослых. Патогенетическая терапия подразумевает:
• иммунозаместительную терапию;
• дезинтоксикационную терапию;
• лечение сосудистой недостаточности;
• лечение гипоксии или эффективная респираторная поддержка;
• коррекция перфузионных нарушений;
• лечение бронхиальной обструкции;
• противовоспалительная терапия.
В тяжелых случаях течения внебольничной пневмонии целесообразно усиление защитных сил. С данной целью ее можно вылечить применяя препараты иммуномодулирующего назначения (интерфероны, Левамизол, Зимозан, Диуцифон, Т-активин, Тималин, Полиоксидоний, Изопринозин).
Иммунозаместительная и иммуномодулирующая терапия назначается только по рекомендации врача, так как при сильном ослаблении организма пациента данный вид препаратов может ухудшить состояние.
При ассоциации бактерии и вируса в организме пациента целесообразно назначить антигриппозный у-глобулин, противовирусные средства (Рибавирин, интерфероны). Вирусную гриппозную пневмонию лечат препаратом Тамифлю.
В случае тяжелого стафилококкового воспаления проводят пассивную иммунизацию сывороткой (гипериммунная антистафилококковая) или стафилококковым антитоксином.
Из других способов патогенетической терапии важным является коррекция бронхиальной обструкции.
Возбудители пневмонии способствуют тому, что проходимость бронхов значительно уменьшается за счет сужения их просвета, особенно при атипичных формах воспаления.
Назначают Беродуал, Пульмикорт, Беротек, Сальбутамол, Атровент. Средства с бронхолитическим действием, т.е. направленные на расширение бронхов, лучше вводить ингаляционно. Так повышается их эффективность. Из таблетированных препаратов эффективны Теопэк и Теотард.
Используют средства, разжижающие мокроту: амброксол, АЦЦ, бромгексин Средство сочетанного действия Джосет позволяет расширить бронхи и облегчить выведение мокроты. Благоприятно воздействует и теплое щелочное питьё: молоко, минеральная вода.
К средствам неспецифической терапии относятся витамины А, С, Е, группы В. Также благоприятно влияют на восстановление организма адаптогены: элеутерококк, настойки лимонника и женьшеня.
Дезинтоксикационная
Данный вид терапии проводится с целью устранения токсического влияния на организм продуктов распада бактерий. Специфические процедуры, такие как внутривенные капельные вливания физиологического раствора, глюкозы проводятся при тяжелом состоянии. В большинстве случаев эффективным является обильное питьё.
Немедикаментозная
Наряду с лечением антибактериальными препаратами актуальна немедикаментозная поддержка организма. В первую очередь больным рекомендуют обильное щелочное питьё. Можно использовать теплое молоко или минеральную воду.
Эффективны дыхательные упражнения. Они улучшают дыхательную подвижность грудной стенки, укрепляют дыхательные мышцы. ЛФК проводят с помощью различных специальных приборов или непосредственно гимнастикой. Упражнения, так же как и другие вспомогательные мероприятия, начинают проводить не раньше 3 дня после нормализации температуры.
Возможно применение массажа (вибрационного или вакуумного). Данные процедуры проводятся также после стабильного улучшение состояния. Вибрационный массаж выполняется с помощью специальных вибромассажёров с заданной амплитудой. Для вакуумного массажа используют банки, которые благодаря созданию отрицательного давления улучшают местное кровообращение и вызывают рефлекторное раздражение, расширение сосудов. Такие процедуры облегчают дренирование лёгких, и уменьшают воспалительный процесс в альвеолярной ткани.
Физиотерапия
В качестве мероприятий, целью которых считается восстановление дренажной способности бронхов, улучшение отхождения мокроты и нормализация резистентности организма, используют физиотерапию.
Данное вспомогательное лечение назначается только после достижения показателей температуры 37°С. Среди процедур наиболее эффективными считаются:
• ингаляции бронхолитиков через небулайзер или ультразвуковой ингалятор;
• местная УВЧ терапия;
• местное УФО;
• электрофорез антимикробного препарата.
Источник
ТОП-5 самых эффективных антибиотика: чем лечиться от бронхита, ангины, отита и других болезней
Содержание:
Принято считать, что антибактериальные средства эффективны для лечения многих заболеваний, но вместе с тем они имеют большой перечень побочных действий и уничтожают полезную микрофлору. Поэтому каждому человеку необходимо знать, как правильно принимать антибиотики и какие препараты данной группы считаются самыми безопасными.
Что такое антибиотики: их классификация и особенности применения
Антибиотики — это лекарственные средства прямого действия, которые угнетают жизнедеятельность бактерий, останавливают процесс их размножения и применяются для лечения заболеваний, вызванных бактериальными инфекциями.
Основные группы антибиотиков:
- пенициллины;
- тетрациклины и макролиды;
- цефалоспорины;
- карбапенемы и монобактамы;
- фторхинолоны;
- аминогликозиды и гликопептиды.
В среднем в организме человека находится 39 триллионов бактерий [Проверенный источник] , большинство из которых безвредны, а некоторые даже полезны. Однако определенные типы данных микроорганизмов вызывают инфекционные заболевания различных систем и органов человека.
Что лечат антибиотики: перечень основных заболеваний
Для борьбы с бактериальными патологиями были созданы антибиотики. Они могут лечить инфекционные заболевания таких органов и тканей:
- уха (отит);
- горла и гортани (ларингит, фарингит, тонзиллит);
- носа (синусит);
- ротовой полости (стоматологические инфекции);
- легких (пневмония);
- мочевого пузыря (цистит, уретрит);
- половых органов (сифилис);
- почек (пиелонефрит);
- головного и спинного мозга (менингит);
- кожи (импетиго).
Обратите внимание!
Важно заметить, что антибиотики помогают исключительно при лечении заболеваний, вызванных действием бактерий. Против вирусных патологий, например, гриппа, герпеса, а также бронхита и ангины, спровоцированных вирусами, они бессильны. Однако антибиотики при вирусных заболеваниях все же могут применяться, но только если вирусная инфекция протекает с осложнением и подключается бактериальная инфекция.
Чтобы выяснить, какие виды микроорганизмов вызвали то или иное отклонение в здоровье необходимо проконсультироваться с врачом и сдать определенные анализы. Только квалифицированный специалист сможет назначить эффективное лечение.
Некоторые антибактериальные средства действуют на несколько видов бактерий. Их называют антибиотиками широкого спектра действия и применяют для борьбы с целым перечнем заболеваний. Другие же препараты данной группы нацелены на противодействие определенному типу патогенов и называются узкоспектральными.
Почему возникает резистентность к антибиотикам
Принимая любые медикаменты согласно предписаниям врача, риск возникновения побочных эффектов будет минимальным. Однако если употреблять антибиотики часто и в больших дозировках, то может возникнуть антибактериальная устойчивость (резистентность), а это означает, что используемые ранее антибиотики больше не будут оказывать воздействия на бактерии.
Почему важно принимать антибиотики только тогда, когда они необходимы?
Вы должны принимать антибиотики только тогда, когда они необходимы, потому что они могут вызывать побочные эффекты и способствовать устойчивости к антибиотикам (резистентность). Она возникает, когда бактерии изменяются и становятся способными противостоять воздействию антибиотика. Это означает, что бактерии не погибают и продолжают расти.
Также резистентность к антибиотикам может возникнуть, если человек пропил несколько дней лекарство, ему стало лучше и он прекратил прием, но потом самочувствие ухудшилось и он снова начал пить антибиотики. За время перерыва бактерии адаптируются к принимаемому ранее медикаменту, таким образом у них вырабатывается устойчивость к антибиотику.
Согласно статистике ВОЗ [Официальный источник] каждый год увеличивается количество людей с устойчивостью к действиям медикаментов из рассматриваемой группы, вследствие чего такие инфекционные заболевания как пневмония, туберкулез, гонорея, сальмонеллез становится вылечить все труднее. Но если принимать антибактериальные препараты правильно, то вероятность возникновения резистентности будет минимальной.
Интересный факт:
Пенициллин, первый коммерческий антибиотик, был открыт в 1928 году Александром Флемингом. С тех пор было открытие и признание устойчивости наряду с открытием новых антибиотиков. Фактически, микробы всегда будут искать способы выжить и противостоять новым лекарствам.
Когда пить антибиотики и как принимать их без вреда для организма
Антибиотики являются рецептурными лекарственными средствами и принимать их нужно исключительно по предписанию врача. Самолечение может привести к негативным последствиям.
Антибактериальные препараты убивают не только патогенные бактерии, но и всю живую микрофлору необходимую организму. Поэтому совместно с антибиотиками советуют пить пробиотики или пребиотики.
Пробиотики — это живые бактерии и дрожжи, которые полезны для человека, а особенно для пищеварительной системы. Когда вследствие приема антибактериальных таблеток уничтожаются полезные микроорганизмы, пробиотики могут их заменить. Данные препараты также должен назначать врач.
Пребиотики — это продукты жизнедеятельности бактерий, которые создают благоприятную среду для развития и размножения полезной микрофлоры.
Как правильно пить антибиотики: до еды или после
Многих пациентов интересует, когда лучше пить антибиотики: до приема пищи, во время или после. Каждый препарат имеет свои особенности, а все правила приема указаны в инструкции. Антибактериальные средства могут иметь несколько форм выпуска и в зависимости от этого правила их применения будут варьироваться.
Антибиотики можно принимать несколькими способами:
- перорально (таблетки, капсулы);
- местно (крем, спрей, мазь, глазные и ушные капли);
- внутривенно (инфузии);
- внутримышечно (инъекции).
Неправильный прием и самостоятельное увеличение дозировки приводят к негативным последствиям, главным из которых является повышение риска возникновения побочных эффектов.
Самые часто встречаемые побочные эффекты от антибиотиков:
- диарея;
- тошнота;
- вздутие живота;
- рвота;
- боли в животе;
- потеря аппетита;
- сыпь.
Людям, принимающим антибиотики, не следует использовать другие лекарства без предварительной консультации со специалистом, так как это может снизить действенность препаратов и привести к негативным последствиям.
Прежде, чем начать лечение любого инфекционного заболевания, обратитесь к профильному врачу и четко следуйте его рекомендациям.
А теперь рассмотрим 5 самых популярных антибиотиков, которые эффективно борются с бактериями и при правильном использовании безвредны.
Антибиотик Сумамед (азитромицин)
Главная субстанция препарата Сумамед — азитромицин. Данный медикамент причисляют к макролидам-азалидам. Сумамед имеет широкий диапазон действия.
Он прекращает биосинтез белка микробной клетки, останавливает рост и размножение бактерий. После употребления таблетки дозировкой в 500 мг, наибольшая концентрация действующего вещества в плазме крови наблюдается через 2-3 часа. То есть, препарат начинает активно действовать по прошествии нескольких часов.
К месту размножения патогенных бактерий доходит 37% действующего вещества Сумамеда. А его полное выведение из организма наблюдается через 35-50 часов, что свидетельствует о длительном действии и высоком риске нежелательных эффектов.
Рекомендациями для назначения азитромицина является наличие бактериального заражения:
- наружного покрова тела человека (кожи);
- верхних дыхательных путей (полость носа и глотки);
- начальная стадия болезни Лайма;
- ЛОР-органов (различные инфекции уха, горла, носа);
- нижних дыхательных путей (гортань, легкие, бронхи);
- мочеполовых путей (почки, мочевой пузырь, мочеточники).
Рассматриваемое лекарственное средство рекомендовано пить 1 раз в сутки за несколько часов до еды. Однако в индивидуальных случаях доза и частота приема могут отличаться, поэтому проконсультируйтесь с врачом.
Неправильное употребление азитромицина (Сумамеда) может вызывать побочные эффекты:
- боль (головную);
- слабость;
- нарушение зрения, слуха;
- кандидоз (молочница);
- лейкопения (проблема с белыми кровяными телами-лейкоцитами);
- анорексия (расстройство пищевого поведения);
- аллергические реакции.
Данный препарат не рекомендовано принимать с эрготамином и дигидроэрготамином, потому что это небезопасно для здоровья. А одновременный прием Сумамеда и оральных контрацептивов вызывает снижение эффективности последних.
Его можно принимать в таблетированном виде детям с 3 лет, а в форме суспензий малышам, начиная с 6-месячного возраста. Что касается приема азитромицина беременными, кормящими грудью и людьми с почечной или печеночной недостаточностью, то им Сумамед нужно пить с осторожностью и только по предписанию доктора.
Антибактериальный препарат Зиннат (цефуроксим)
Основное действующее вещество Зинната — цефуроксим. Этот медикамент является представителем группы антибиотиков цефалоспоринов. Эффект данного лекарственного средства связан с угнетением деятельности бактерий.
Его наибольший эффект достигается при приеме препарата во время еды. А максимальное количество цефуроксима в крови достигается спустя 2-3 часа после его употребления.
Важно заметить, что выведение препарата длится 1-1,5 часа. Данная особенность минимизирует возможность возникновения побочных действий.
Антибиотик Зиннат назначается при:
- оториноларингологических инфекциях (уха, горла, носа);
- заболеваниях верхних дыхательных путей, вызванных деятельностью бактерий;
- инфекционных патологиях нижних дыхательных путей;
- заболеваниях мочевыводящих путей, спровоцированных бактериями;
- гонорее, остром неосложненном гонорейном уретрите и цервиците;
- лечении болезни Лайма на ранней стадии;
- различных кожных инфекциях.
Стандартный курс лечения препаратом, как и всеми антибиотиками из данной группы, составляет 7-10 дней. Его назначают взрослым людям и детям от 3 месяцев (суспензии). Людям с патологиями почек, печени и беременным женщинам Зиннат прописывает врач в случае, когда все остальные медикаментозные средства бездейственны.
Цефуроксим способен вызвать ряд побочных действий:
- положительная проба Кумбса (наличие анемии);
- эозинофилия (могут развиваться аллергические реакции или глистные инвазии);
- лейкопения (дефицит лейкоцитов);
- головная боль;
- желудочно-кишечные отклонения (тошнота, диарея);
- головокружение;
- аллергическое заболевание (синдром Стивенса-Джонсона, кожная сыпь).
Зиннат крайне не рекомендовано принимать при ранее выявленной фенилкетонурии (врожденная патология). Во время комбинирования его с диуретиками повышается вероятность проявления нефротоксических эффектов (токсическое воздействие на почки).
Антибиотик Аугментин (амоксициллин)
В состав Аугментина входит два активных действующих вещества: клавулановая кислота и амоксициллин. Он относится к антибиотикам группы пенициллинов и имеет широкий спектр действия.
Данный препарат следует пить перед едой, потому что так его главные компоненты всасываются быстрее и он начинает активно действовать. Срок выведения Аугментина составляет 6 часов.
В инструкции указано, что препарат нужно пить три раза в сутки, но в индивидуальных случаях кратность приема может варьироваться.
Амоксициллин назначается, если у человека выявлены инфекции:
- мочеполовой системы (например, гонорея);
- мышц, кожи, сухожилий;
- ЛОР-органов;
- костной ткани верхней и нижней челюсти, зубов и десен;
- бронхов, гортани, трахеи;
- носовой части глотки, полости носа, ротовой части глотки;
- инфекционные заболевания суставов и костной ткани, вызванные деятельностью бактерий (остеомиелит).
Также данный антибиотик является первоочередным выбором как антибиотик при пневмонии.
В среднем терапия длится 5 дней, а срок лечения не должен превышать более, чем 2 недели.
По предписанию доктора возможно ступенчатое применение Аугментина: вначале прием суспензий, а затем таблеток.
Лекарство может вызывать такие негативные последствия:
- анафилактические реакции;
- молочницу (кандидоз);
- лейкопения (обратимая);
- потерю чувства равновесия;
- спазмы;
- бессонница;
- повышенная тревожность;
- расстройства пищеварительного тракта;
- сыпь, зуд;
- интерстициальный нефрит.
Пить Аугментин можно детям с 12 лет и взрослым, которые весят больше 40 килограммов. Принимать совместно с пробенецидом не рекомендовано, потому что это может негативно сказаться на деятельности почек.
Антибиотик Новокс (левофлоксацин)
Главное действующее вещество — левофлоксацин. Препарат относят к группе фторхинолонов. Новокс имеет широкий спектр действия и его применяют при перечне патологий. Он останавливает размножение вредоносных бактерий.
Биодоступность (количество вещества, которое доходит до места заражения) 500 мг таблетки равняется 100%. Максимальное количество левофлоксацина в плазме крови достигается через 6-8 часов, а выведение длится более 72 часов. Данная характеристика означает, что медикамент оказывает длительный эффект, однако вероятность возникновения побочных реакций высока.
Показания к использованию левофлоксацина:
- воспаление слизистых оболочек носа (синусит);
- хронический (обструктивный) бронхит;
- воспаление легких;
- воспаление предстательной железы (простатит);
- инфекции кожных покровов, суставов и хрящей;
- заболевания мочеполовых путей, вызванные патогенными бактериями.
Препарат принимают 1-2 раза в день между приемами пищи или перед едой, в зависимости от заболевания. Таблетки, капсулы Новокса нужно запивать 150-250 мл воды.
Возможно появление побочных эффектов;
- раздражения и покраснения кожных покровов, крапивница;
- тошнота, диарея;
- снижение количества глюкозы в крови;
- нарушение сна, сонливость;
- изменение артериального давления, тахикардия (усиленное сердцебиение);
- боли в суставах и мышцах;
- общая слабость, лихорадка.
Применять рассматриваемые медикаменты категорически запрещено в период лактации, беременности, при почечной или печеночной недостаточности.
Левофлоксацин не назначают для лечения детей и подростков, не достигших 18-летнего возраста из-за большой вероятности возникновения патологии суставных хрящей.
Действие препарата Новокса ослабляется при одновременном применении его с магний- или алюминийсодержащими антацидными средствами, а также солями железа и сукральфатом. Поэтому этот медикамент следует пить отдельно.
Лопракс — действенный антибиотик при бронхите (цефиксим)
Основной компонент Лопракса — это цефиксим. Данный антибиотик относится к цефалоспоринам третьего поколения. Он нарушает синтез клеточной стенки микроорганизмов и подавляет деление и рост патогенных клеток.
40-50% препарата достигает места поражения и начинает бороться с инфекцией. Максимальное количество цефиксима в сыворотке крови достигается спустя 4 часа.
Рекомендации к применению препарата:
- фарингит, синусит, тонзиллит;
- бронхит острой и хронической формы ;
- пневмония;
- воспаление среднего уха;
- неосложненные инфекции мочеполовой системы.
Как правило, курс лечения длится от 3 до 14 дней. Таблетки Лопракса разрешено принимать взрослым и детям в возрасте от 12 лет и старше.
Существует вероятность возникновения таких негативных явлений:
- лейкопения, нейтропения, эозинофилия (патологии крови);
- головная боль;
- спазмы и расстройства кишечника;
- головокружение;
- интерстициальный нефрит;
- крапивница и сыпь;
- вагинальный кандидоз (воспаление женских половых органов);
- быстрая утомляемость, слабость.
Антибактериальное средство не рекомендовано принимать совместно с препаратами-диуретиками, потому что из-за этого повышается возможность нефротоксического эффекта (токсическое поражение почек).
Теперь вы знаете названия 5 самых эффективных антибиотиков.
Берегите себя и при любом симптоме недомогания обращайтесь к врачу. Самолечение, а особенно самолечение антибиотиками, может принести непоправимый вред здоровью.
Оказывается, спреи для горла с антибиотиком помогают не всем и не во всех случаях. Узнайте из нашей новой статьи, когда лучше принимать антисептические спреи для горла, а когда спреи с антибиотиком.
Как из множества лекарственный средств выбрать эффективные капли в нос? Читайте только на нашем сайте полный гайд по выбору самых действенных назальных средств.
apteka24.ua — первая интернет-аптека, которой можно доверять.
apteka24.ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
Источник