- Корки граната. Полезные свойства. Как приготовить?
- Гранатовые корки от поноса
- Корки граната при дисбактериозе
- Рецепт настоя от дисбактериоза
- Гранатовые корки от колита
- Лечение дизентерии, сальмонеллеза
- Если у ребенка понос
- Правильный выбор плода
- Важно знать
- Всегда ли можно лечить кожурой граната
- Заключение
- Очищаем сосуды. Что есть и пить при повышенном холестерине
- Признаки повышенного холестерина
- Причины повышенного холестерина
- Что повышает холестерин в крови
- БАД от повышенного холестерина
- Диета при повышенном холестерине
- Авокадо
- Жирная морская рыба
- Брокколи
- Грейпфрут
- Яблоки
Корки граната. Полезные свойства. Как приготовить?
Содержание:
Лечение гранатовыми корками в народной медицине занимает особое место. Их используют для приготовления отваров при анемии, инфекционных болезнях горла, в борьбе с возрастными изменениями. Гранатовые корки помогут снизить артериальное давление, повысить гемоглобин, восстановить гормональный баланс. Средство используется при проблемах волос, кожи. Особенно ощутима польза гранатовых корок для кишечника.
Гранатовые корки от поноса
Следует помнить, что понос является симптомом болезни, а не заболеванием. Причины диареи могут быть самыми разнообразными. Начинать лечение растительным средством можно тогда, когда установлен точный диагноз.
Кожура граната содержит дубильные вещества, способные снимать воспаление. Антиоксидантные и противомикробные действия оказывают:
- биофлавоноиды,
- катехины,
- полифенолы.
Также гранатовые корки включают небольшое количество витаминов.
Если понос наблюдается при следующих болезнях:
кожуру граната можно использовать как вспомогательное средство.
Корки граната при дисбактериозе
Для восстановления нормальной микрофлоры, следует убрать из кишечника болезнетворные микроорганизмы, не навредив полезным. Гранатовые корки являются природным средством, которое действует избирательно, создавая благоприятные условия в кишечнике для полезных бактерий.
Рецепт настоя от дисбактериоза
Берут полстакана сухой кожуры, добавляют 200 мл остуженной кипяченой воды, выдерживают полчаса. За это время кожура размягчится. В полученную смесь добавляют 1 чайную ложку семян тмина, полстакана однодневного кефира. При помощи блендера получают однородную массу, в которую добавляют щепотку соли.
Выпивают за 15 минут до каждого приема пищи по четверти стакана. Курс лечения – 10 дней.
Гранатовые корки от колита
Отвар гранатовой кожуры считается наиболее эффективным лекарством народной медицины при терапии колитов. Принимать отвар необходимо в течение дня по 25 мл за 1 час до приема пищи. Курс лечения – 10 дней.
Рецепт лекарства: 20 г сухой гранатовой кожуры заливают 1 стаканом кипящей воды. Настаивают в термосе полчаса. Корки должны оставаться в сосуде для продолжения настаивания.
Лечение дизентерии, сальмонеллеза
Лекарство готовится по рецепту, применяемому при колите. Существуют некоторые различия в применении. Половину приготовленного настоя выпивают сразу после его готовности.
Через 15 минут можно будет понять, действительно ли произошло поражение опасными болезнями. Если симптомы не прошли, продолжают принимать лекарство с двухчасовым перерывом до нормализации стула.
Если у ребенка понос
Настойку кожуры граната применяют для лечения детей. При этом нужно обращать внимание на дозировку растительного лекарства.
10 г корок запаривают 200 мл кипящей воды. В термосе настаивают 45 минут. Ребенок должен пить лекарство по 1 столовой ложке с интервалом в 2 часа в течение суток. В большинстве случаев на следующий день стул нормализуется. Отваром лечат и грудничков. Дают средство максимум 3 раза в сутки по половине чайной ложечки.
Правильный выбор плода
Выбирать необходимо спелый гранат, о чем свидетельствует корочка. Кожура плода должна слегка обтягивать зерна. Гладкость корочки граната свидетельствует о том, что плод был сорван до созревания. Нельзя использовать корки недозрелого граната по причине отсутствия лечебных веществ
Следует также исследовать место на плоде, где располагался цветок – зелень там должна отсутствовать. При ощупывании плода, должно быть ощущение твердости. Мягкость плода свидетельствует о неправильной транспортировке.
Чтобы приготовить лекарство, гранатовые корки должны быть хорошего качества. Если хотя бы в одном месте присутствует гниль или плесень, кожура граната не принесет лечебного эффекта.
Снятые с плода корки очищают от массы, отделяющей кожуру от зерен. Очищенную кожуру режут на кусочки, после сушки хранят в естественных условиях, используя герметично закрывающуюся стеклянную посуду в сухом месте без доступа света
Важно знать
В корке граната находится незначительное количество ядовитых веществ. Превышение дозировки отвара приводит к головокружению, судорогам, тошноте, повышению АД. Кислота гранатового сока и отвара корок разрушают эмаль зубов. Точность дозировки при приготовлении лекарства из корок граната предупредит возможные отрицательные последствия.
Всегда ли можно лечить кожурой граната
Противопоказаниями к лечению гранатовыми корочками являются:
- Почечная недостаточность.
- Обострение геморроя.
- Аллергические патологии.
- Гепатит.
Адекватная дозировка отваров и настоев – гарантия отсутствия побочных эффектов
Заключение
Следует помнить, что гранатовые корки нельзя считать панацеей при всех кишечных патологиях. Кожура граната может использоваться в качестве дополнительного средства лечения кишечных патологий по согласованию с лечащим врачом.
Источник
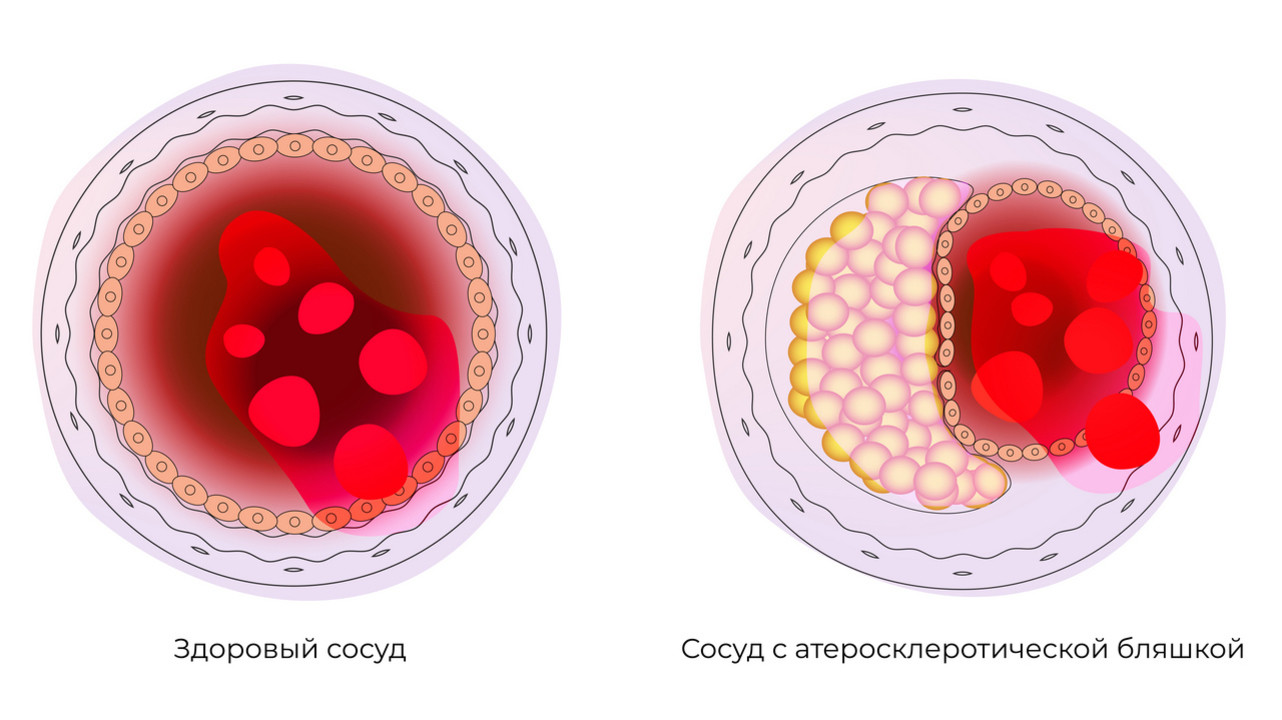
Очищаем сосуды. Что есть и пить при повышенном холестерине
Повышенный уровень холестерина увеличивает вероятность развития атеросклероза – главного врага ваших сосудов. Образующиеся бляшки способны нарушить питание любого органа, что чревато развитием серьезных осложнений. Наиболее подвержены этому процессу сердце и головного мозг. Сосудистые катастрофы (инфаркт, инсульт) могут не пройти бесследно для организма и ограничить вашу активность. Чтобы помочь сосудам долго и правильно работать, о них стоит заботиться, причем забота эта должна быть всесторонней. Профилактика должна начинаться заблаговременно.
Признаки повышенного холестерина
Длительное время высокий уровень холестерина в крови у некоторых людей может никак себя не проявлять, поэтому после 40 лет рекомендуется 1 раз в год сдавать липидограмму. Это специальный анализ, который определяет уровень триглицеридов (жиров), общего холестерина, а также отдельных его фракций. Оказывается, холестерин может быть не только «плохим» (таким он является в составе липопротеинов низкой и очень низкой плотности), но и «хорошим» (холестерин в составе липопротеинов высокой плотности). Поэтому так важен баланс.
Первые симптомы обычно появляются через многие годы после начала развития атеросклероза, отложения холестериновых бляшек в артериях. Этот процесс может приводить к развитию ишемической болезни сердца, инфаркта, инсульта, поражениям периферических артерий. Такие проявления, как одышка, боли в грудной клетке, нарушение координации, изменение речи и т.д. свидетельствуют о далеко зашедшем патологическом процессе. А ведь самое главное в поддержании здоровья – это позаботиться о своем организме заблаговременно (до развития органических изменений). Важна комплексная профилактика, направленная на устранение причины повышенной атерогенности плазмы крови.
Причины повышенного холестерина
Примерно 80% холестерина в организме синтезируются в печени, остальные 20% поступают с продуктами питания. Если этот баланс смещается в ту или иную сторону, возможно повышение индекса атерогенности.
Повышенная концентрация «вредного» холестерина в организме обычно связана со следующими предрасполагающими факторами и обстоятельствами:
- избыточная масса тела и ожирение, причем особое значение играет объем талии, т.к. косвенно отражает количество абдоминального жира в организме (норма этого показателя для женщин до 88 см, а для мужчин – до 102 см);
- питание жирной пищей – речь идет преимущественно о животных жирах, которые богаты насыщенными жирными кислотами (в суточном рационе должно быть до 15% жиров, но большая часть из них должна приходиться на ненасыщенную фракцию – растительные масла, морепродукты и рыба);
- малоподвижный образ жизни – чем меньше человек двигается, тем выше вероятность прикрепления «плохого» холестерина к стенкам сосудов и повышенного риска атеросклероза;
- возраст 50+ — особенно рискуют женщины, вступившие в менопаузу, т.к. в репродуктивном возрасте эстрогены оказывали дополнительное защитное воздействие на сосуды, но и мужчины уязвимы, поэтому профилактика важна для обоих полов;
- отягощенная наследственность – если ближайшие родственники страдали атеросклерозом или ранними инсультами/инфарктами, следует регулярно проверять уровень холестерина в крови и при повышенной концентрации даже в отсутствие клинических признаков соблюдать диету и не только;
- курение (пассивное и активное) – сосудистую стенку повреждают как никотин, так и продукты горения.
Очевидно, что на возраст и наследственность влиять нельзя – это немодифицируемые факторы риска. Однако на все остальные можно воздействовать, чтобы свести их неблагоприятное влияние к минимуму. Именно в этом и заключается профилактика. Правильное питание, отказ от курения и двигательная активность (не менее 30 минут пеших прогулок в день) помогут сосудам нормально функционировать.
Что повышает холестерин в крови
Повысить уровень холестерина может нерациональное питание и проблемы с печенью, где и происходит ресинтез этого вещества. Наиболее опасными продуктами признаны:
- жирные сорта мяса, куриная кожа, субпродукты, колбасы и полуфабрикаты;
- трансжиры – это химически измененные растительные масла, которым придают вид сливочного масла (маргарин). Особенно много трансжиров в кондитерских изделиях;
- жирные виды молочной продукции – отказываться от такой еды не стоит, важно соблюдать рекомендованные нормы;
- жареная пища – разогрев масла до чрезвычайно высоких температур приводит к образованию трансжира и канцерогенов;
- легкоусваиваемые углеводы в составе риса, сладостей, газировки, сухих завтраков и т.д. – они провоцируют в организме воспалительные реакции со стороны сосуды, повышая тем самым атерогенность плазмы;
- кокосовое масло – является лидером по содержанию насыщенных жиров, которые приводят к повышению «вредного» холестерина.
Чтобы сделать риски атеросклероза минимальными, важно придерживаться диеты, исключив из меню вредные продукты.
Любые состояния, которые негативно сказываются на состоянии печени, также изменяют холестериновый обмен. Повышают вероятность развития атеросклероза:
- дисфункция печени;
- гепатит;
- жировая дистрофия печени;
- злоупотребление алкоголем;
- работа в химически вредном производстве;
- вдыхание паров бытовой химии и т.д.
По возможности в рамках профилактики следует придерживаться не только диет-меню, но защищать печень от неблагоприятного внутреннего и внешнего влияния.
Для начала, расскажем о препаратах, влияющих на состояние сосудов, а ниже приведем примеры продуктов, которые могут понижать содержание «вредного» холестерина.
БАД от повышенного холестерина
Нутрицевтики – новый класс активных пищевых добавок. Среди них отдельно выделяются цитамины – пептидные биорегуляторы. Это комплексы пептидов, нуклеиновых кислот, минералов и витаминов, которые могут проявлять органотропное действие и восстанавливать физиологические функции организма, корректируя уже развившиеся осложнения и предупреждая новые, действуя на причину и следствие.
Отечественные ученые, используя свои и мировые наработки о системе биорегуляции, специально для укрепления сосудов и борьбы с атеросклерозом создали уникальное средство Вазаламин. Этот пептидный биорегулятор получают из сосудов крупного рогатого скота и, поэтому его активные компоненты идентичны строению клеток сосудов человека.
Вазаламин проявляет адресность действия. К клеткам-мишеням он доставляется благодаря процессу трансцитоза, состоящему из 2 фаз – эндо- и экзоцитоза.
- Кишечнорастворимые таблетки всасываются в слизистой тонкой кишки. Мембрана эпителиоцита прогибается внутрь клетки с образованием пузырька, который содержит активные компоненты поступившего цитамина. В этом заключается этап эндоцитоза.
- Затем пузырек в неизменном виде транспортируется к противоположному полюсу клетки и сливается с ее мембраной. Активные компоненты выделяются в окружающее (внеклеточное) пространство. Таким образом реализуется экзоцитоз.
Чередование фаз происходит до тех пор, пока пептидный биорегулятор не достигнет конечной цели – клеток, выстилающих сосудов.
Вазаламин может влиять не только на последствия заболевания, но и на механизмы его развития. Восстановление межклеточного взаимодействия позволяет повысить защитные резервы эндотелиоцитов, помогая им противостоять образованию атеросклеротических бляшек. Одновременно с этим Вазаламин позволяет укрепить сосудистую стенку и предотвратить ее разрушение, улучшить кровоснабжение всех органов. Регулярный прием в сочетании с диетой и помогает снижать атеросклеротические риски и нормализовывать повышенные уровни холестерина.
Вазаламин отличается высоким профилем безопасности. В отличие от аллогенных препаратов, которые пытаются устранить только следствие, в частности нормализовать холестериновый баланс, цитамины хорошо переносятся и не вызывают побочных эффектов. По своей сути они являются теми веществами, которые необходимы для корректного функционирования клетки – организм человека их ждет, чтобы они справились с возникшими «поломками». Аллопатические препараты всегда чужеродны, поэтому реакция на них может быть различной, они вмешиваются в физиологические процессы, изменяя их ход в другом направлении. Нутрицевтики же являются естественными метаболитами и максимально органично встраиваются в протекающие биохимические реакции, направляя их в нужное русло. Безопасность и эффективность действия подтверждена серией клинических и экспериментальных исследований, о чем выданы соответствующие сертификаты.
Пептидные биорегуляторы помогают снижать повышенные показатели атерогенности плазмы крови. А в сочетании с диетой и другими мерами профилактики дарят здоровье сосудам.
Диета при повышенном холестерине
Для улучшения холестеринового баланса в организме важно правильно питаться. В организм должны поступать полезные продукты и не поступать вредные. Они позволяют увеличить долю липопротеинов высокой плотности («чистильщиков» сосудов) и снизить долю липопротеинов низкой плотности (атерогенных врагов). В питании обязательно должны присутствовать 3 класса веществ:
- Омега-3 полиненасыщенные жирные кислоты, которыми особенно богаты жирная морская рыба, авокадо, растительные натуральные (нежареные) масла.
- Гикозиды – их можно найти в грейпфруте.
- Флавоноиды, содержащиеся в яблоках.
А теперь давайте подробнее о том, как с помощью правильного питания постараться защитить сосуды, и что следует включить в свое меню.
Авокадо
В составе этого овоща много омега-3 кислот, в частности эйкозапентаеновой и декозагексоеновой. Эти вещества предупреждают негативные последствия оксидативного стресса, который запускает процессы старения. Омега-3 кислоты помогают нейтрализовать свободные радикалы, оказывающие повреждающее действие на сосуды. А ведь именно в места повреждения устремляются холестериновые молекулы, которые пытаются «залатать» образовавшиеся дыры. Но вместо пользы приносят только вред – со временем холестериновая бляшка может значительно увеличиться в объеме и привести к закупорке питающего сосуда.
К тому же, авокадо, употребляемое в рамках диеты, богато калием. Конкурируя с кальцием за места связывания, этот минерал предупреждает отложение кальциевых солей, которые делают сосуды хрупкими (снижается эластичность).
Жирная морская рыба
Этот диет-продукт богат ненасыщенными жирными кислотами, которые крайне необходимы для нормальной работы сердца и сосудов. Это полезные жиры, из которых формируются «хорошие» липопротеины высокой плотности, защищающие сосуды. В морской рыбе много белка и полезных микроэлементов, в особенности йода. Оптимальное содержание последнего важно для правильной работы щитовидной железы. А ведь именно тиреоидные гормоны определяют активность обмена веществ. Уже доказанный факт, что при гипотиреозе (снижении функции щитовидной железы) повышаются риски атеросклероза. Поэтому чтобы противостоять этому заболеванию, включайте в свое меню жирную морскую рыбу (лосось, форель, скумбрия, мойва) минимум 2 раза в неделю, чтобы проводить эффективную профилактику атеросклероза.
Брокколи
Брокколи – это источник сульфорапана. Это вещество напрямую предупреждает образование атеросклеротических бляшек, поэтому обязательно должно присутствовать в рамках гипохолестериновой диеты.
Ко всему прочему, в брокколи много грубого волокна. На уровне кишечника оно действует как сорбент. Увеличиваясь в объеме, снижает всасывание вредных веществ, в то числе избытка холестерина. К тому же, нормализует кишечную перистальтику. А, значит, у ненужных метаболитов из пищи меньше времени на контакт со слизистой, поэтому больше вероятность того, что они выйдут транзитом из организма.
Грейпфрут
В составе грейпфрута присутствуют гликозиды, которые положительно влияют на сердечную мышцу и состояние внутренней выстилки сосудов, тем самым препятствуя развитию атеросклероза. А наличие витамина Р помогает дополнительно укреплять сосудистую стенку, повышая ее устойчивость к повреждению. Такой комплексный эффект в сочетании со снижением артериального давления проявляется при регулярном употреблении этих цитрусов.
Однако с грейпфрутом стоит быть осторожным, если вы уже принимаете статины – особый класс препаратов, которые необходимы для снижения высокого уровня «плохого» холестерина. Эти препараты метаболизируются в печени особой ферментной системой. А некоторые вещества в составе грейпфрута временно могут инактивировать этот фермент, что повышает вероятность побочных эффектов приема статинов. Поэтому заранее поинтересуйтесь у врача, не изменяется ли метаболизм лекарства при одновременном употреблении с грейпфрутом.
Яблоки
Яблоки – это настоящий кладезь флавоноидов. Они задают холестериновому обмену в организме правильное направление, снижая риск ишемической болезни сердца и других кардиологических патологий. В день рекомендуется съедать 2-3 яблока. Не забывайте о калорийности. Если вы следите за своим весом, то в рамках диеты выбирать стоит кислые или кисло-сладкие сорта.
Источник