- Народный рецепт от сифилиса
- Язва желудка и двенадцатиперстной кишки — симптомы и проявления
- Что такое язва?
- Причины возникновения язвы желудка и двенадцатиперстной кишки
- Язва желудка и двенадцатиперстной кишки — симптомы и проявления
- Проявления язвы и возможные осложнения запущенной формы язвы
- Лечение язвы желудка и двенадцатиперстной кишки в частной клинике в Нижнем Новгороде
- Лечение язвы желудка народными средствами
- Сифилис – признаки и симптомы, а также методы лечения
- Бледная трепонема
- Анамнез
- Как происходит заражение сифилисом
- Симптомы и признаки
- Первичный сифилис
- Вторичный сифилис
- Сифилитическая лейкодерма
- Полиаденит
- Латентный (скрытый) сифилис
- Третичный сифилис
- Врожденный сифилис
- Диагностика
- Дифференциальный диагноз
- Лечение сифилиса
- Прогноз
- Профилактика
Народный рецепт от сифилиса
Комплексное гастроэнтерологическое обследование — 1430 руб. Скидка 20 %!
Язва желудка и двенадцатиперстной кишки — симптомы и проявления
Язва желудка – очень распространенное заболевание желудка. Им могут быть подвержены как взрослые мужчины и женщины, так и подростки, а также в последнее время язвенная болезнь всё чаще наблюдается у детей.
Это связанно, естественно, с качеством питания современного человека, которое насыщено консервантами, а также наследственностью и экологией.
Что такое язва?
Язва – это нарушение целостности тканей стенок желудка, когда желудочный сок разъедает стенки желудка. Язва поражает слизистую оболочку желудка или двенадцатиперстной кишки.
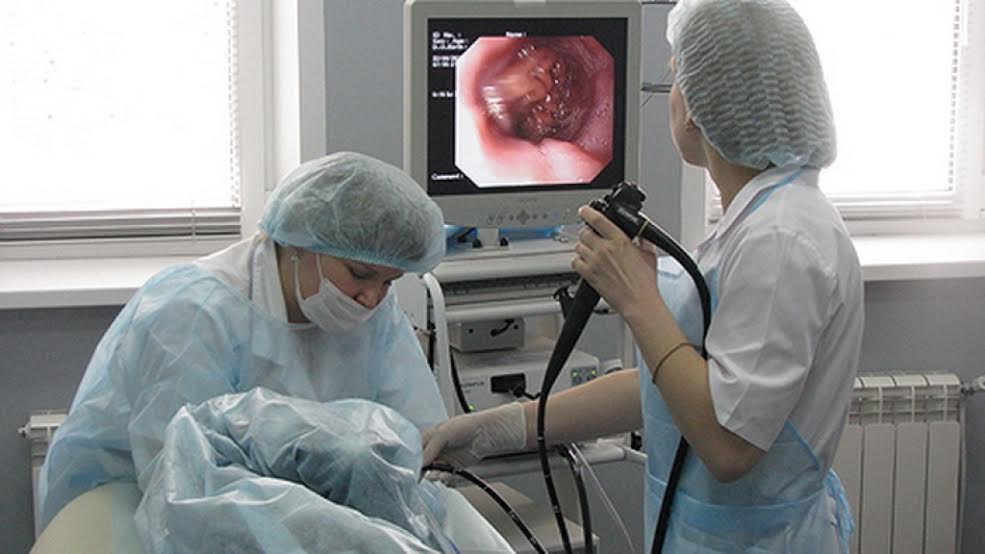
Способы диагностики и лечения язвы желудка и двенадцатиперстной кишки в Нижнем Новгороде предлагают многие медицинские центры. В одной из ведущих частных клиник Онли Клиник ведут прием высококвалифицированные врачи – гастроэнтерологи, которые разработали уникальные методы лечения язвы и применяют эти эффективные современные методики на практике.
Причины возникновения язвы желудка и двенадцатиперстной кишки
Доказано, что основной причиной возникновения и развития язвы желудка и двенадцатиперстной кишки являются спиралевидные бактерии Helicobacter pylori, которые попадают в среду желудка и поражают его. Хеликобактер пилори нейтрализуют естественную кислую среду желудка, формируют инфекционный центр в определенном месте, провоцируют отмирание клеток слизистой, из–за чего в последствии образуется язва.
Бактерия Хилакобактер Пилори, являясь основной причиной возникновения язвы, в то же время не единственный фактор, приводящий к возникновению и развитию язвенной болезни. Провоцирующими факторами для развития язвы является общее состояние здоровья человека, его образ жизни, вредные привычки, качество питания и т.д.
Факторы, которые провоцируют появление язвы желудка, кратко можно охарактеризовать как неправильный образ жизни:
- курение;
- алкоголизм;
- злоупотребление напитками, содержащими кофеин, и газированными напитками;
- регулярное нарушение режима питания (несбалансированный рацион);
- кариес;
- некачественное питание;
- регулярное употребление слишком горячей либо, наоборот, ледяной еды, которая может вызвать повреждение слизистой;
- систематический прием препаратов, обладающих противовоспалительный действием, например, аспирина, ибопрофена и пр.;
- синдром хронической усталости;
- умственное и физическое истощение;
- стресс
Язва желудка и двенадцатиперстной кишки — симптомы и проявления
Проблемы с желудком, в том числе первые признаки язвы пациент замечает сразу. Как правило, язва доставляет очень большой дискомфорт и сопровождается сильной болью в области живота, рвотными позывами и изжогой. Рвота начинается на самом пике боли, облегчая состояние больного. Рвотные массы характеризуются кислотным содержимым. Зачастую больные язвой желудка сами провоцируют рвоту, чтобы утихомирить боль. Также ещё один признак язвы — это отрыжка, которая является признаком нарушения работы желудка.
Важным симптомом и проявлением язвы являются голодные боли: это когда боль в желудке и кишечнике нарастает в периоды голода, а после приема пищи проходит. Еще одним симптомом развивающейся язвы могут быть ночные боли, которые проходят после приема пищи или лекарств.
Проявления язвы и возможные осложнения запущенной формы язвы
Кровотечение. Из-за разъедания кислотой стенок желудка может открыться кровотечение, которое, как правило, открывается при язвенной болезни двенадцатиперстной кишки, реже – при язве желудка.
Перфорация (прободение язвы). Стенка желудка, пораженная язвой, может прорваться, в результате чего содержимое желудка попадает в брюшину. Эта ситуация сопровождается сильнейшей болью. При возникновении подобного состояния требуется экстренная госпитализация и хирургическое вмешательство.
Обструкция, то есть закупорка в месте выхода из желудка. Данная ситуация возникает, если язва находится в месте выхода из желудка и происходит перекрытие данного выхода. Содержимое желудка не может попасть в кишечник, возникают боли, тошнота, рвота, ощущение вздутия живота. Такие случаи требуют планового оперативного вмешательства.
Рецидивы – это обострения язвенной болезни, которые возникают в результате стрессовых ситуаций, злоупотреблением алкогольных напитков, курением или приемом определенных лекарств.
Онкология (рак желудка либо двенадцатиперстной кишки) развивается в результате увеличения количества бактерий хеликобактер, которые создают благоприятны условия для возникновения злокачественной опухоли. Язва может переродиться в онкологию.
Лечение язвы желудка и двенадцатиперстной кишки в частной клинике в Нижнем Новгороде
При первом же посещении гастроэнтеролога и подозрении на язву больному назначается диета. Далее проводится ряд обследований, в том числе ФГДС (гастроскопия), берется анализ на наличие бактерии хеликобактер в желудке. По результатам анализов и обследований назначается курс лечения, состоящий в основном из медикаментозной терапии, в частности антацидных препаратов (альмагель, окись магния и др.), спазмолитиков, типа но-шпа или папаверин, вяжущие и обволакивающие лекарства. В современных медицинских центрах, в том числе в Онли Клиник, лечение язвы желудка и двенадцатиперстной кишки проходит в условиях стационара с применением определенных антибиотиков или специализированных противоязвенных лекарств, например, Омез. А также назначаются физиопрецедуры, магнитотерапия.
Схемы лечения в каждом конкретном случае индивидуальны и назначаются строго врачом – гастроэнтерологом Онли Клиник, учитывающим множество факторов, таких как: возраст пациента, состояние его здоровья, хронические заболевания и т.д.
Лечение язвы желудка народными средствами
Народная медицина давно нашла множество способов борьбы с язвенной болезнью. Это проверенные годами отвары, настои и проч. Некоторые из этих народных методов, как показывает практика, действительно способны облегчить протекание язвенной болезни желудка и двенадцатиперстной кишки. Однако, для полного и эффективного излечивания от язвы требуется помощь квалифицированного врача – гастроэнтеролога.
Итак, наши бабушки и дедушки предлагают следующие рецепты в борьбе с язвой и возможными обострениями заболеваний желудка:
Свежевыжатый сок картофеля. Из сырых клубней картофеля отжимается сок и принимается по 50 мл четыре раза в день до еды. Сок картофеля помогает при язвенной болезни с повышенной кислотностью и хроническом гастрите.
Настойка кедровых шишек. Измельчаются молодые зеленые ядра кедра, заполняются дистиллированной водой, медицинским спиртом либо водкой хорошего качества, данный настой настаивается в течение 7 суток, потом фильтруется. Данный настой принимается по 15 мл 3 раза в день перед едой. Курс лечения составляет 60 дней, повторение курса возможно, спустя полгода. Таежные лекари утверждают, что, пройдя 3 курса, пациент исцеляется от язвы. Также эликсир помогает при гастрите и иных проблемах с органами ЖКТ.
Отвар окопника на молоке. Корни окопника очищают от верхней черной пленки, мелко нарезают, помещают в керамический горшок, заливают цельным молоком (лучше деревенским) и томят в духовке или в русской печи несколько часов (до густоты сметаны). На каждые 200 мл молока берется по 1 ст. ложке сырья.
Отвар ягод облепихи. Горсть ягод облепихи залить водой, примерно 0,5 л, отварить на малом огне, отфильтровать и принимать по стакану 3 раза в сутки протяжении 60 дней.
Свежий сок капусты. Принимают по 100-150 мл 4 раза в день натощак, запивая им чайную ложку меда.
Минеральные воды. Ессентуки-17, Боржоми рекомендуют пить по 1 стакану 3 раза в день перед едой или во время нее.
Пчелиный мёд. 2 чайные ложки меда растворяют в стакане кипяченой теплой воды, лекарство принимают перед каждым приемом пищи.
Отвар клубней картофеля. Лекарство обладает обволакивающим действием, благодаря присутствию крахмала. Принимают отвар картофеля (без соли!) по стакану 1-2 раза в день до еды.
Сталкиваясь с язвенной болезнью, пациент должен понимать, что при первых симптомах заболеваний желудка и двенадцатиперстной кишки нужно немедленно обратиться к врачу – гастроэнтерологу.
Современные методы борьбы с язвенной болезнью и бактерией хеликобактер пилори очень эффективны и своевременное обращение и во время начатое лечение может навсегда избавить больного от проявлений язвы.
Также очень важно пациенту, который переболел язвой, постоянно соблюдать режим питания и диету. Народные лекарственные средства при язвенной болезни является лишь дополнением к основной терапии, поскольку они не в состоянии уничтожить хеликобактерную бактерию, являющуюся главной причиной возникновения болезни язвы.
Звоните и записывайтесь на прием к врачам гастроэнтерологам при первых симптомах заболеваний желудочно – кишечного тракта по телефонам 277 66 88; 8 800 250 68 63.
Источник
Сифилис – признаки и симптомы, а также методы лечения
Читайте в статье:
Сифилис (люэс) – общее инфекционное заболевание, вызываемое спирохетой Trepnema pallidum, склонное к хроническому рецидивирующему течению с характерной периодизацией клинических симптомов, передающееся преимущественно половым путем, может передаваться внутриутробно. Заболевание может поражать практически любой орган тела и имитировать различные другие заболевания. Нелеченый сифилис проходит три стадии: первичную инфекционную, вторичную и латентную или прогрессирует в редкую третичную стадию.
Бледная трепонема
Возбудитель – бледная трепонема Trep nema pallidum, представляет собой штопорообразную спираль, имеющую от 5 до 24 равномерных завитков. Бледная трепонема очень подвижна. Размножается путем поперечного деления, может существовать в 3 формах: спиралевидной, цистной и L-форме, что обуславливает разные варианты течения инфекции. Самое частое («классическое») течение обусловлено наличием спиралевидной формы возбудителя; остальные формы поддерживают длительное латентное течение. Оптимальными условиями для существования бледной трепонемы считаются условия лимфатической жидкости при температуре 37 С при низком уровне кислорода. Условия в артериальной и венозной крови являются для нее малоблагоприятными. В крови она появляется обычно в периоды наиболее бурных клинических проявлений сифилиса, что чаще всего бывает во вторичном периоде болезни.
Бледная трепонема термолабильна. Оптимальной температурой для нее является температура человеческого тела. Высокие температуры губительно влияют на бледную трепонему: она гибнет при 41 С через 3-6 ч, при 60 С – через 5-20 мин., при 100 С – мгновенно. Таким образом, пастеризация пищевых продуктов, споласкивание посуды или инструментов после больных кипятком, кипячение белья полностью обеззараживают материал.
Несравненно лучше бледная трепонема переносит низкие температуры. Она сохраняет свои патогенные свойства в тканях трупа, хранящегося при температуре около 0 С и ниже, в течение 1-2 суток. Бледная трепонема долго сохраняется во влажной среде (например, во влажных носовых платках она остается подвижной даже в течение нескольких суток, при высыхании материала быстро гибнет).
Мгновенная гибель бледной трепонемы наблюдается в следующих растворах: 0,05% хлоргексидина, 1-2% фенола, 70% и выше спирта (в 40% спирте бледные трепонемы подвижны в течение 10-20 мин.). Не влияет существенно на трепонему раствор перманганата калия. Кислая и щелочная среда действуют на нее губительно: в пене хозяйственного мыла и уже в 0,5% растворе щелочей или кислот трепонемы мгновенно утрачивают подвижность и вскоре растворяются. Во влагал ищном секрете, который обычно имеет кислую реакцию, трепонемы сразу теряют подвижность. Этим, по-видимому, объясняется крайняя редкость локализации твердых шанкров на стенках влагалища.
Анамнез
Сифилис – заболевание, важное с исторической точки зрения. Оно было названо так в 1540 г. по имени заболевшего им пастуха овец, которого звали Сифилус. Полагают, что в Европу заболевание привез Колумб, вернувшийся из Вест-Индии, а его распространению в Европе способствовали частые войны на континенте. Заболеваемость сифилисом упала после Второй мировой войны в связи с внедрением лечения пенициллином. Темной страницей в истории сифилиса является исследование в штате Алабама, когда в 1932 г. отменили лечение пенициллином инфицированных сифилисом негров, чтобы изучить кратковременные и долгов ременные последствия этого заболевания. Заболеваемость сифилисом возросла с появлением СПИДа, он чаще встречается у мужчин-гомосексуалистов и бисексуальных мужчин, а также среди проституток.
Как происходит заражение сифилисом
Источником заражения является больной сифилисом человек, заражение от которого может произойти в любом периоде сифилиса, в том числе латентном. Наиболее заразны больные в первичном и вторичном периодах с активными проявлениями сифилиса на коже и слизистых оболочках, особенно если сифилитические высыпания имеют эрозированную, мокнущую поверхность, так как в их отделяемом содержится большое количество трепонем. Редки случаи заражения от больных с третичным сифилисом и в латентном состоянии, т.е. без каких-либо клинических проявлений.
Помимо наличия трепонем в отделяемом эрозивных сифилитических высыпаний, их обнаруживают также в слюне, молоке кормящей женщины, в семенной жидкости, слизи канала шейки матки, жидкости, отсосанной из миндалин, причем специфические поражения соответствующих органов могут отсутствовать. Важным условием того, как происходит заражение сифилисом, являются наличие в материале от больного достаточного числа трепонем, нарушение целостности кожного покрова или слизистой оболочки (в том числе микротравмы, незаметные при обычном осмотре).
В подавляющем большинстве случаев заражение происходит при непосредственном (прямом) контакте здорового человека с больным и очень редко при непрямом контакте – через предметы, с которыми соприкасался больной. Основной формой непосредственного контакта, обусловливающего заражение сифилисом, является половое сношение, при котором создаются наиболее благоприятные условия для проникновения трепонем от больного к здоровому. Возможна непосредственная передача сифилитической инфекции и внеполовым путем, например при поцелуях, укусах, кормлении грудью; описаны случаи профессионального прямого контактного заражения сифилисом медицинского персонала (особенно гинекологов и хирургов) при неосторожном обследовании больных. Известны случаи заражения патологоанатомов от трупов болевших сифилисом и лаборантов – от зараженных экспериментальных животных, а также случаи заражения при переливании крови.
Непрямая передача сифилитической инфекции наиболее часто возможна через ложки, кружки, стаканы, зубные щетки, курительные трубки, сигареты и т.п. Описанные ситуации относятся к так называемому приобретенному сифилису. Особое место занимает внутриутробная передача сифилиса больной матерью своему ребенку – через сосуды пораженной плаценты. Это приводит к развитию у ребенка врожденного сифилиса. Риск заражения сифилисом при половом контакте с больным в среднем составляет 45%. При состоявшемся инфицировании возможно несколько вариантов последующего развития болезни. Чаще всего (90-95%) наблюдается «классическое» течение инфекции, реже (5-10%) – латентное (с первыми клиническими проявлениями в виде поздних форм инфекции спустя годы и десятилетия).
Течение сифилиса продолжается у нелеченых больных годы и десятилетия и отличается волнообразностью. В «классическом» течении сифилиса выделяют 4 периода: инкубационный, первичный, вторичный, третичный. Самыми частыми клиническими проявлениями сифилиса служат высыпания на коже и слизистых оболочках (сифилиды). Инкубационный период (с момента внедрения в организм бледной трепонемы до появления первого клинического симптома – твердого шанкра) длится обычно 20-40 дней. Иногда он сокращается до 8-15 дней (при массивном инфицировании, что проявляется множественными или биполярными шанкрами, а также при суперинфекции в виде «последовательных шанкров» или «шанкров-отпечатков»). Чаще набл юдается удлинение инкубационного периода до 3-5 мес. (при тяжелых сопутствующих заболеваниях, у людей пожилого возраста, после лечения малыми дозами антибиотиков по поводу интеркуррентных заболеваний, в частности при одновременном заражении гонореей).
Симптомы и признаки
Первичный сифилис
Твердый шанкр (язва), симптомы сифилиса, приобретается при прямом контакте с инфицированным очагом. Шанкр появляется через 10-90 дней (в среднем через 21 день) после контакта. Он развивается на месте первичного контакта. Эти симптомы, шанкры, обычно единичные, но бывают и множественные очаги. Если первичный шанкр не лечится, он разрешается самостоятельно в 75% случаев, но трепонема остается у хозяина. Шанкр начинается с узелка. Формируется безболезненный (иногда чувствительный) твердый, плотный шанкр размерами 0,3-2,0 см. Границы шанкра приподнятые, гладкие и четко отграниченные. Очаги в шейке матки у женщин могут быть бессимптомными и оставаться незамеченными, что способствует незаметной передаче инфекции. Через 1-2 недели развивается увеличение лимфоузлов. Типично заживление шанкра через 3-6 нед. с образованием рубца.
Вторичный сифилис
Вторичный сифилис возникает в результате гемато- и лимфогенного распространения трепонемы. Вторичная стадия начинается примерно через 6 нед. после появления шанкра и длится 2-10 нед. Локализация и морфологические признаки индивидуальных очагов различны. Эта стадия сифилиса характеризуется наличием системных и местных (на коже и слизистых оболочках) признаков и симптомов. Типичны лихорадка, недомогание, фарингит, аденопатия и потеря веса, а также менингеальные признаки (головная боль). Наиболее типичный признак – незудящая генерализованная розовая шелушащаяся папулезная сыпь (80%). Очаги развиваются медленно и персистируют в течение недель и месяцев. Симметричные гиперпигментированные овальные папулы с воротничком чешуек появляются на ладонях и подошвах у большинства пациентов с вторичным сифилисом.

Сифилитическая лейкодерма
Сифилитическая лейкодерма (гипопигментированные округлые пятна величиной с ноготь) чаще встречается у женщин. Преимущественной локализацией ее являются боковые и задняя поверхность шеи («ожерелье Венеры»). Нередко могут поражаться грудь, плечевой пояс, спина, живот, поясница, иногда конечности. Она существует длительно (иногда в течение многих месяцев и даже лет), ее развитие связывают с поражением нервной системы.
Полиаденит
Полиаденит считается одним из важнейших симптомов вторичного сифилиса. Он характеризуется множественным поражением лимфатических узлов; развивается всегда во многих группах лимфатических узлов, причем поражаются как подкожные, так глубокие лимфоузлы.
Во вторичном периоде могут оказаться вовлеченными в специфический процесс практически все органы и системы, хотя это наблюдается, правда, не слишком часто. Основное значение имеет поражение костей и суставов, ЦНС и некоторых внутренних органов. Поражение костей встречается у 5% больных в виде диффузных периоститов, проявляясь болезненными тестоватыми припухлостями, ночными болями в костях. Реже встречаются остеопериоститы. Наиболее часто поражаются кости черепа и большеберцовые. Поражение суставов обычно протекает по типу полиартритического синовиита с образованием выпота в суставной полости: сустав представляется отечным, увеличенным в объеме, болезненным при надавливании. К наиболее важным специфическим висцеритам вторичного периода относятся сифилитический гепатит (увеличение и болезненность печени, повышение температуры тела, желтуха), гастрит, нефрозо-нефрит, миокардит. Сифилитические висцериты быстро проходят после специфического лечения. Поражение нервной системы во вторичном периоде сифилиса обычно называют ранним нейросифилисом. Характерно поражение мозговых оболочек и сосудов. При неврологическом обследовании, а также при анализе цереброспинальной жидкости обнаруживают сифилитический менингит (нередко безсимптомный), иногда осложняющийся гидроцефалией, а также сифилис сосудов мозга (менинговаскулярный сифилис), редко – сифилитические невриты и полиневриты, невралгии.
Латентный (скрытый) сифилис
Результаты серологических тестов при латентном (скрытом) сифилисе положительные без признаков активного заболевания. Ранний латентный период начинается через 1 год или менее после начала первичного заболевания; латентный сифилис может длиться более 4 лет. На этой стадии клинических признаков сифилиса нет или их очень мало.
Третичный сифилис
Третичный сифилис характеризуется небольшим количеством микроорганизмов, вызывающих обширный или интенсивный клеточный иммунный ответ. Без лечения или в тех случаях, когда оно было неадекватным, примерно в 25% развивается системное заболевание. Возможно поражение сердечно-сосудистой и центральной нервной системы. Гуммы (узлы) или гранулематозные очаги развиваются под кожей, распространяются и изъязвляются. Эти очаги также имеются в печени, костях и других органах.
Врожденный сифилис

Диагностика
Диагностика сифилиса основывается на клинических данных и подтверждается лабораторно (обнаружение бледных трепонем, положительные серологические реакции на сифилис). При подозрении на нейросифилис проводится серологическое исследование спинномозговой жидкости. Ложноположительные результаты возможны при всех серологических реакциях. Это может быть при ряде заболеваний и состояний – малярии, туберкулезе, лепре, гепатите, системной красной волчанке, метастазирующих опухолях, лейкозах, а также во время беременности.
Дифференциальный диагноз
Первичный сифилис дифференцируют с фурункулом в стадии изъязвления, эрозивным и язвенным баланопоститом и вульвитом, простым герпесом, шанкроидом, травматической язвой. Вторичный сифилис: сифилитическую розеолу дифференцируют от проявлений сыпного и брюшного тифов и др. острых инфекционных заболеваний, от токсической розеолы; папулезные сифилиды – от псориаза, красного плоского лишая, парапсориаза и др.; широкие кондиломы в области ануса – от остроконечных кондилом, геморроидальных узлов; пустулезные сифилиды – от г нойничковых заболеваний кожи. Проявления третичного сифилиса – от туберкулеза, лепры, рака кожи и др.
Лечение сифилиса
Лечение сифилиса проводят в соответствии с методическими рекомендациями «Лечение и профилактика сифилиса». Специфическое лечение больному сифилисом назначают после постановки диагноза, который должен быть обоснован клинически и подтвержден лабораторно. К исключениям из этого общего правила относятся превентивное лечение; профилактическое лечение (проводится беременным, болевшим сифилисом, но не снятым с учета, с целью предотвращения врожденного сифилиса у ребенка, а также детям, родившимся от матерей, не получавших профилактического лечения во время беременности); пробное лечение (при позднем активном третичном сифилисе с отрицательным комплексом серореакций в целях дополнительной диагностики).
Существуют различные методики и схемы применения препаратов пенициллина и других антибиотиков при сифилисе. Объем и продолжительность лечения зависят от давности сифилитической инфекции. Больных поздними формами наблюдают терапевт и невролог. Лечение беременных и детей имеет ряд особенностей, представленных в методических рекомендациях.
Прогноз
Прогноз при сифилисе в случае своевременного и квалифицированного лечения можно в подавляющем большинстве случаев признать весьма благоприятным. По окончании лечения все больные на разные сроки остаются под клинико-серологическим контролем врача-дерматовенеролога (от 3 мес. до 3 лет). В периоде наблюдения по окончании лече ния больные подлежат всестороннему клиническому обследованию (с привлечением терапевта, невролога, рентгенолога, окулиста, оториноларинголога), после чего решается вопрос о снятии их с учета.
Профилактика
Профилактика делится на общественную и индивидуальную профилактику. К методам общественной профилактики относят бесплатное лечение у квалифицированных специалистов кожно-венерологических диспансеров, активное выявление и привлечение к лечению источников заражения и контактов больных сифилисом, обеспечение клинико-серологического контроля за больными до снятия с учета, профилактическое обследование на наличие сифилиса у доноров, беременных, всех стационарных больных, работников пищевых предприятий и детских учреждений.
По эпидемиологическим показаниям могут привлекаться и так называемые группы риска в данном регионе (проститутки, бомжи, таксиста и др.). Личная (индивидуальная) профилактика сифилиса строится на исключении случайных половых связей и особенно беспорядочной половой жизни, использовании в необходимых случаях презервативов, а также на проведении после подозрительного контакта комплекса гигиенических мер как в домашней обстановке, так и в пункте индивидуальной профилактики.
Профилактический комплекс заключается в немедленном мочеиспускании, обмывании половых органов и перигенитальных областей теплой водой с хозяйственным мылом, обтирании этих мест одним из дезинфицирующих растворов (0,05% раствор хлоргексидина биглюконата, цидипол), закапывании в уретру 2-3% раствора протаргола или 0,05% раствора хлоргексидина биглюконата (гибитан).
Эта обработка эффективна в течение первых 2 ч. после возможного заражения, когда возбудители венерических болезней еще находятся на поверхности кожно-слизистого покрова. Спустя 6 ч. после контакта она становится бесполезной. В настоящее время возможна в любой обстановке немедленная профилактика венерических болезней с использованием готовых «карманных» профилактических средств, продающихся в аптеке (цидипол, марамистин, гибитан и др.).
1. Хэбиф Т.П. Кожные болезни. 2006 г.
2. Иванов О.Л. Справочник по кожным и венерическим болезням. 1997 г.
Источник