- Рецепты для парентерального введения
- Правила выписывания
- Водные растворы
- Масляные растворы
- Спиртовые растворы
- Официнальные растворы
- Растворы для инъекций
- В ампулах
- Во флаконах
- В шприц-тюбиках
- Пример расчёта количества и концентрации раствора для выписывания рецепта.
- Рецепты для парентерального введения
- Советы по парентеральному питанию
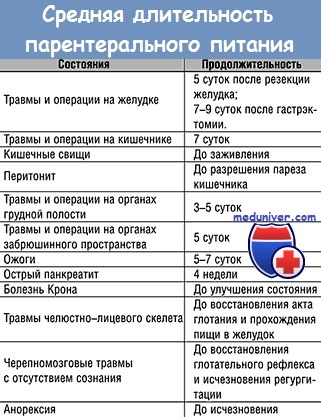
- 1. Что такое парентеральное питание?
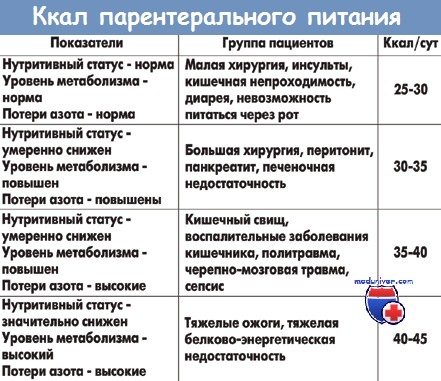
- 2. Каковы показания к полному парентеральному питанию (ППП)?
- 3. Каковы способы введения парентеральных растворов?
- 4. Что такое периферическое парентеральное питание?
- 5. Что такое диализное парентеральное питание (ДПП)?
- 6. Когда назначаются концентрированные растворы аминокислот и глюкозы?
- 7. Нужно ли добавлять железо к растворам парентерального питания?
- 8. Какие осложнения связаны с парентеральным питанием?
- 9. Какие факторы влияют на развитие «катетерного» сепсиса?
- 10. Почему на фоне парентерального питания часто развивается гипергликемия?
- 11. Как лечить гипергликемию?
- 12. Зачем нужны внутривенные жировые эмульсии? В каких случаях они противопоказаны?
- 13. Что такое синдром докармливания?
- 14. Как избежать синдрома докармливания?
- 15. Как проводится мониторинг парентерального питания?
- 16. В каком инфузионном режиме осуществляется полное парентеральное питание (ППП)?
- 17. Как нужно отменять полное парентеральное питание?
- 18. Какова стоимость парентерального питания?
Рецепты для парентерального введения
Растворы — жидкая лекарственная форма, получаемая путём растворения жидких, твёрдых или газообразных веществ в растворителе или смеси взаимосмешивающихся растворителей с образованием гомогенных дисперсных систем. Растворы являются универсальной лекарственной формой, так как их можно применять наружно, вводить минуя желудочно-кишечный тракт (парентерально) и принимать внутрь.
Несомненным преимуществом растворов является то, что действие лекарства, введенного в жидком виде, наступает быстрее, а влияние препарата бывает наиболее полным. Они могут быть официнальными и магистральными. Растворы для инъекционного применения выпускаются в ампулах и флаконах и в этом случае являются дозированными лекарственными средствами.
Растворители для растворов выбирают, исходя из свойств и природы действующего вещества или веществ, для обеспечения отсутствия возможного химическою и физико-химического взаимодействия между растворителем и действующим веществом или веществами. Растворитель не должен оказывать влияния на фармакологическую активность действующего вещества или веществ.
В качестве основного растворителя для приготовления водных растворов для внутреннего, наружного или местного применения используют воду очищенную. В неводных растворах основными растворителями являются спирт этиловый различных концентраций, масла жирные, масло вазелиновое, глицерин и др.
Воду и водные растворы, близкие по плотности к воде — отмеряют, твёрдые вещества — отвешивают. Растворители и растворы, плотность которых сильно отличается от 1,0 — отвешивают.
В общем списке растворов особняком стоят растворы для инъекций. Растворы для инъекций — жидкая лекарственная форма, предназначенная для парентерального введения. Они используются очень широко.
К лекарственным формам для парентерального применения относятся:
• инъекционные и инфузионные лекарственные формы (раствор для инъекций, эмульсия для инъекций, суспензия для инъекций, раствор для инфузий, эмульсия для инфузий);
• концентраты для приготовления инъекционных и инфузионных лекарственных форм;
• твёрдые лекарственные формы, предназначенные для приготовления инъекционных и инфузионных лекарственных форм (порошок; лиофилизат, в том числе «лиофилизнрованный порошок»);
• лекарственные формы для имплантации (имплантат, таблетка для имплантации и т.д.).
Преимуществами парентерального способа (в форме инъекций) введения лекарственных веществ являются:
• быстрота развития фармакологического эффекта;
• высокая точность дозировки;
• 100% биологическая доступность (лекарственные вещества минуют желудочно-кишечный тракт и печень);
• полностью снимаются ощущения, связанные с неприятным запахом и вкусом лекарственных препаратов;
• возможность введения пациенту в бессознательном состоянии.
Недостатки: • определенные требования, предъявляемые к лекарственным формам для инъекций;
• ввиду того что лекарственные средства вводят минуя защитные барьеры организма, возникает серьезная опасность внесения инфекции;
• при введении лекарственных средств в сосудистое русло (артерии, вены) возникает опасность эмболии вследствие попадания твердых частиц или пузырьков воздуха, если их диаметр превышает диаметр сосуда. При этом в ряде случаев возможен летальный исход;
• болезненность инъекционного метода, негативная реакция больного «на шприц и белый халат»;
• необходимость специальных инструментов: шприц, система для инфузионного вливания и др.;
• инъекционный способ требует наличия высококвалифициро-ванного медицинского персонала, особенно при внутриартериальном и внутривенном введении.
В качестве растворителей для инъекционных препаратов обычно используют: • воду для инъекций (aqua pro injectionibus);
• 5 % раствор глюкозы (solutio Glucosi 5 %);
• изотонический раствор хлорида натрия (solutio Natrii chloridi isotonica 0,9 %);
• растворы новокаина (Novocainum);
• жирные растительные масла (масло персиковое — oleum Persicorum, масло миндальное — oleum Amygdalarum и др.);
• 33 % спирт этиловый (Spiritus aethylicus).
Масляные растворы нельзя вводить в вену, а спиртовые — под кожу. При назначении больших количеств жидкости, особенно при значительных кровопотерях и отравлениях, лекарственные вещества выписывают на изотоническом растворе натрия хлорида, глюкозы. Используются также коллоидные растворы для инфузий, натуральные (например, плазма нативная концентрированная) и синтетические (раствор декстрана), растворы для инфузий с содержанием комплекса электролитов (раствор Рингера-Локка) и др.
Лекарственные формы для инъекций помещают в стерильные ёмкости, изготовленные из специального стекла. Для этого используют ампулы и флаконы. После их заполнения ампулы запаивают, а флаконы герметически закупоривают. При вскрытии ампулы её содержимое теряет стерильность, поэтому эти лекарственные формы предназначены для однократного применения. Разновидностью ампул являются шприц-тюбики, которые представляют собой полиэтиленовые ампулы, соединенные с иглами. Шприц-тюбики предназначены для оказания неотложной помощи. Флаконы удобны тем, что в них можно непосредственно перед применением асептически готовить (растворять) лекарственное средство. Содержимое флакона можно использовать в несколько приёмов, сохраняя при этом стерильность препарата.
Лекарственные формы для инъекций должны быть стерильными, стойкими, апирогенными; растворы должны быть свободными от примесей и в ряде случаев изотоничными.
Концентрация раствора может обозначаться следующими способами:
1) в процентах (например, 5% — 20 ml), показывает, сколько граммов вещщества находится в 100 мл раствора;
2) в отношениях (например, 1:5000 — 400 ml). Соотношение показывает, какому количеству раствора соответствует 1,0 лекарственного вещества. 1:10 — 1,0 вещества соответствует 10 мл раствора;
3) в массо-объёмных соотношениях (например, 0,1 — 5 ml), сколько граммов вещества присутствует в конкретном взятом объёме.
Правила выписывания
Водные растворы
Водные растворы выписываются сокращенной формой прописи. После обозначения Recipe указывают название лекарственной формы в родительном падеже единственного числа с большой буквы (Solutionis), название лекарственного вещества в родительном падеже с большой буквы, концентрацию раствора и через тире его количество в мл. Второй строкой следует Da. Signa. и сигнатура. Характер раствора — водный — нигде не указывается.
Rp.: Sol. Furacilini 0,02 % — 500 ml
D.S. Для промывания раны.
Rp.: Sol. Furacilini 1:5000 — 500 ml
D.S. Для промывания раны.
Rp.: Sol. Furacilini 0,1 — 500ml
D.S. Для промывания раны.
Масляные растворы
При выписывании масляных растворов после указания лекарственной формы и названия лекарственного вещества следует обозначение — oleosae (масляного), а далее концентрация и количество раствора, Da. Signa. и сигнатура.
Rp.: Sol. Camphorae oleosae 10 % — 100 ml
D.S. Для растирания области сустава.
В том случае, когда раствор должен быть приготовлен с использованием в качестве растворителя какого-либо определенного жидкого масла, возможна лишь развернутая форма прописи.
Указывается лекарственное вещество в граммах. На второй строке — название растворителя в родительном падеже с большой буквы и его количество до нужного объёма в мл. Третья строка — Мisce. Da. Signa. (Смешай. Выдай. Обозначь.) и сигнатура.
N.B. Название лекарственной формы (раствор) не указывается.
Rp.: Anaesthesini 5,0
Olei Vaselini ad 50 ml
M.D.S. Наносить на раневую поверхность.
Спиртовые растворы
95% спиртовые растворы выписывается аналогично масляным, после указания лекарственной формы и названия лекарственного вещества следует обозначение spirituosae (спиртового), а далее концентрация и количество раствора. Следующая строка — Da. Signa. и сигнатура.
Rp.: Sol. ac. borici spirituosae 3 % — 50 ml
D.S. Для смазывания поражённых участков кожи.
В том случае, когда раствор должен быть приготовлен с использованием в качестве растворителя спирта какой-либо определенной концентрации (не 95%), возможна лишь развёрнутая форма прописи.
В названии растворителя указывается его концентрация и количество до нужного объема в мл. Название лекарственной формы (раствор) не указывается.
Rp.: Natrii tetraboratis 2,5
Spir. aethylici 9,5 % ad 10 ml
M.D.S. Наносить на раневую поверхность.
Официнальные растворы
Эти растворы выписываются без обозначения концентрации (указывается название раствора и его количество).
Rp.: Sol. Formaldehydi 200 ml
D.S. Для хирургического отделения.
Растворы для инъекций
При выписывании лекарственных форм для инъекций, которые изготавливают в аптеках (обычно растворы), обязательно указание в рецепте о стерилизации лекарства. В рецепте после обозначения лекарства отмечают — Sterilisa! или Sterilisetur! (простерилизуй! или пусть будет простерилизовано!). Если лекарство содержит несколько ингредиентов, «Sterilisetur!» ставят после «Misce». Затем следует D.S. и сигнатура.
В ампулах
Ампула представляет собой запаянный стеклянный сосуд. Ампулированные инъекционные растворы предназначаются для однократного использования. Ампулы могут иметь различную ёмкость: 1, 2, 5, 10, 50 и 100 мл. Растворы для инъекций в ампулах выписывают сокращённым способом. Ампулы обычно выписывают в количестве 5-10 шт., иногда 20-30-50 шт.
Сухое вещество в ампуле
После обозначения Recipe следует название лекарственного вещества с большой буквы в родительном падеже, его количество в одной ампуле в граммах или единицах действия. Вторая строчка — Da tales doses numero . in ampullis (Выдай такие дозы числом. в ампулах). Третья строчка — Signa. и сигнатура.
Rp.: Vincristini 0,005
D.t.d. N. 6 in amp.
S. Содержимое ампулы растворить в 5 мл воды для инъекций, вводить внутривенно 1 раз в неделю.
Rp.: Streptoliasi 250 000 ED
D.t.d. N. 6 in amp.
S. Содержимое ампулы растворить в 100 мл 5 % раствора глюкозы, вводить внутривенно капельно.
Раствор в ампуле
Выписывается как обычный раствор в сокращённой форме. Вторая строчка — Da tales doses numero . in ampullis (Выдай такие дозы числом . в ампулах). Третья строчка — Signa. и сигнатура.
Rp.: Sol. Novocaini 0,5 % — 2 ml
D.t.d. N. 6 in amp.
S. Для разведения препаратов.
Во флаконах
Ряд лекарственных веществ для инъекций выпускают в герметизированных флаконах. Объём флаконов может быть от 5 до 500 мл, а выпускают во флаконах как жидкости, так и порошкообразные вещества. Во флаконах можно ex tempore асептически готовить (растворять) лекарственные средства, а содержимое флакона можно вводить в несколько приёмов, сохраняя стерильность.
При выписывании препаратов во флаконах рецепт оформляют так же, как и в ампулах. Отличие заключается в том, что после Da tales doses numero … никаких обозначений не делают (слово «флакон» в рецепте не упоминается).
В шприц-тюбиках

Шприц-тюбик содержит стерильный раствор лекарственного вещества и предназначен для одноразового парентерального использования (под кожу, в мышцу). Шприц-тюбик состоит из полиэтиленовой ампулы и запрессованной в неё иглы, закрытой герметически колпачком. При использовании шприца-тюбика снимают колпачок, извлекают мандрен из иглы и вводят лекарственное вещество. Рецепт выписывают аналогично ампульным растворам, только необходимо указать, что следует выдать в шприц-тюбиках (D.t.d. N. in spritz-tubulis).
Rp.: Sol. Atropini sulfatis 0,1% — 1 ml
D.t.d. N. 3 in spritz-tubulis
S. По 1 мл под кожу.
Пример расчёта количества и концентрации раствора для выписывания рецепта.
Выписать раствор кальция хлорида (Calcii chloridum) на 5 дней, чтобы, применяя его внутрь по 1 столовой ложке, больной получал по 1,5 г кальция хлорида на приём. Назначить по 1 столовой ложке 4 раза в день.
1) Расчёт концентрации раствора в процентах: 1 столовая ложка = 15 мл содержит 1,5 г вещества, т. е. раствор 10%.
2) Расчёт количества раствора: 1 столовая ложка × 4 раза в день × 5 дней = 20 столовых ложек = 300 мл.
Rp.: Solutionis Calcii chloridi 10% — 300 ml
D.S. По 1 столовой ложке 4 раза в день.
В тех случаях, когда объём раствора определён, вычисляют только концентрацию.
Источник
Рецепты для парентерального введения
|