- Воспаленная десна около зуба: как вылечить
- Причины воспаления десны
- Симптомы
- Разновидности воспалений
- Лечение дома
- Лечение в кабинете стоматолога
- Прогноз и осложнения
- Профилактические меры
- ОБЛЕПИХА: ПОЛЬЗА ЯГОДЫ И КАК ЕЕ ЕСТЬ
- Польза ягод облепихи
- Что делает облепиху суперпродуктом?
- Польза для внешности
- Облепиха в питании: какой сорт облепихи лучше
- Каковы риски приема облепихи?
- Гастрит и язва
- Причины развития гастрита и язвы
- Гастрит
- Симптомы гастрита и язвы
- Как отличить язву от гастрита
- Лечение гастрита и язвы
- Принципы и схема лечения гастрита
- Принципы и схема лечения язвы желудка
- Диета при гастрите и язве
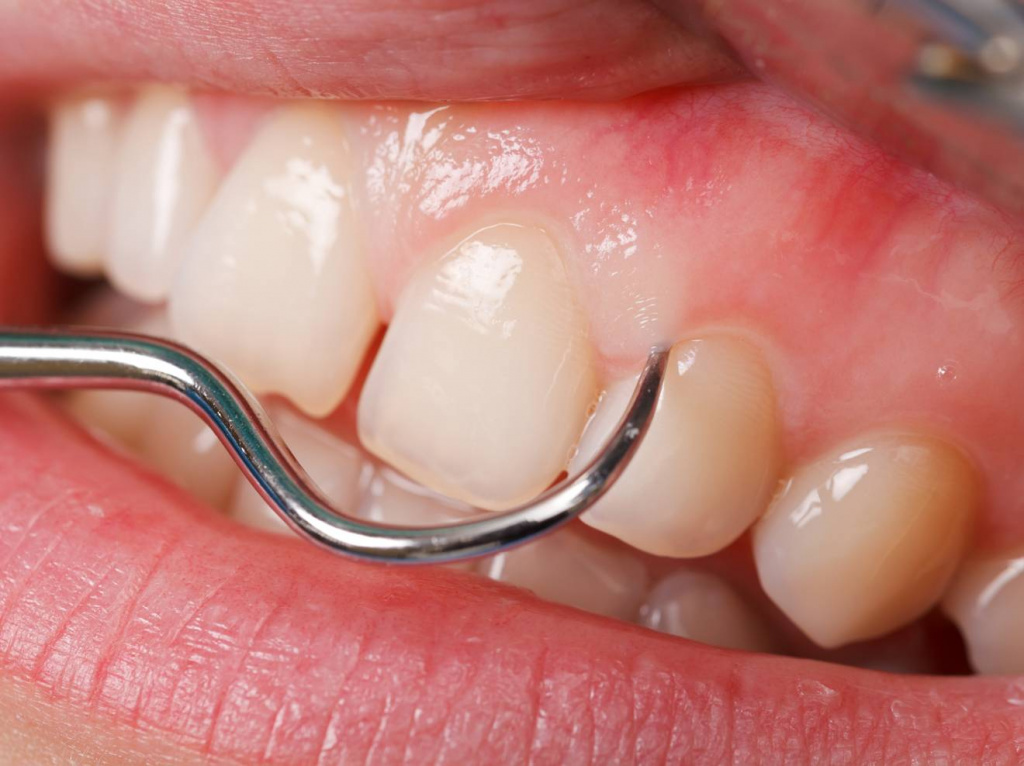
Воспаленная десна около зуба: как вылечить
Слизистая оболочка полости рта может подвергаться негативному влиянию вредоносных бактерий, провоцирующих воспалительные реакции в мягких тканях. Это вызывает красноту, отек и болезненные ощущения в деснах. Все это негативно отражается на состоянии человека и делает улыбку менее красивой.
Причины воспаления десны
Причин воспаления десны достаточно много. Они могут быть вызваны системными и локальными факторами. К локальным относят:
механическая травма десен во время чистки зубов;
образование зубного камня;
прорезывание зубов мудрости;
пульпит и кариес;
не соблюдение гигиены ротовой полости.
Болезненные ощущения могут появиться из-за корня зуба, пораженного пульпитом либо кариесом. Причиной этому может являться лечение зуба, в результате которого началось воспаление десны. Также может быть связано с травмированием каналов и плохой пломбой.
К системным факторам относят:
заболевания желудка и кишечника;
ослабленная иммунная система;
реакция на прием медикаментов.
Симптомы
При воспалении десны появляются симптомы, которые носят выраженный характер. К ним относят отек, гиперемию мягких тканей, болезненные ощущения при жевании еды. Также может появиться неприятный запах из ротовой полости, кровоточивость десен, разрушение зуба, гной над зубом, повышение температуры, образование светлого налета, чрезмерная восприимчивость зубов.
При стоматологических проблемах отмечается воспалительный процесс в нижней десне, преимущественно в области передних зубов, а также в области зубов мудрости.
Если не оказать своевременное лечение, то могут появиться глубокие карманы в деснах и другие осложнения, которые могут привести к утрате зуба.
Разновидности воспалений
В результате воспаления десен могут появиться другие заболевания полости рта, а именно:
патологии слизистой оболочки ротовой полости, связанные с механическими, химическими либо физическими повреждениями;
заболевание полости рта из-за специфических вредоносных микроорганизмов;
поражение слизистой в результате аллергии.
Лечение дома
Для лечения воспалительных процессов в деснах можно прибегнуть к домашним средствам.
Хлоргексидин. Лекарство в форме раствора используется для дезинфекции полости рта от вредоносных микроорганизмов. Полоскать нужно 5 раз на день.
Ротокан. Препарат, в составе которого присутствуют растительные компоненты. Нужно полоскать рот 3 раза на день.
Фурацилин. Антибактериальное средство для полоскания ротовой полости каждые 2 часа.
Холисал. Справляется с отеком, подавляет боль.
Пародонтоцид. В составе присутствуют растительные масла. Наносить на десна 2-3 раза в день на протяжении 8-10 дней.
Гепариновая мазь. Помогает достигнуть противовоспалительного эффекта. Нужно втирать в десна 2 раза на день.
Лечебные зубные пасты:
Лакалут актив. Уменьшает отечность, оказывает антисептическое действие.
Пародонтакс. Справляется с воспалительными реакциями и отеком.
Для улучшения кровопритока в деснах можно делать массаж при помощи зубной щетки во время чистки зубов или руками.
При массаже пальцами нужно поглаживать, растирать, выжимать и сдавливать десна. Делать массаж стоит каждый день утром и вечером.
Помимо лечения мазями и гелями, стоит позаботиться о приеме витаминных добавок, которые помогут поддерживать здоровье ротовой полости. Воспаление десен может быть связано с нехваткой витаминов А, РР, Д, а также минералов кальция и фосфора.
Лечение в кабинете стоматолога
В стоматологии врачи могут прибегать к лечению лекарствами или же назначать операционное вмешательство.
При воспалении десен прописывают принимать антибиотики для остановки распространения инфекции. Кроме антибиотиков можно использовать противовоспалительные средства: Ибупрофен, Кетопрофен, Кеторолак.
Хирургическое вмешательство необходимо в случае обнажения шейки зуба, что происходит в результате продолжительного воспаления мягких тканей. К хирургическим методам относят:
Лоскутная операция. Необходима в случае тяжелой формы пародонтита, когда есть вероятность остаться без зуба.
Открытый кюретаж. Проводят для лечения пародонтита. Позволяет избавиться от вредоносных микроорганизмов.
Иссечение капюшона. Проводится в случае тяжелого прорезывания зубов мудрости, что приводит к воспалению десен.
Прогноз и осложнения
Если следовать всем рекомендациям врача и использовать лекарственные препараты, то можно избавиться от заболеваний ротовой полости. Продолжительный процесс воспаления без своевременной терапии может вызвать ряд осложнений: шатание и выпадение зубов, появление гноя, риск поражения зубных корней.
Профилактические меры
В целях профилактики заболеваний полости рта стоит следовать рекомендациям по уходу за полостью рта:
каждый день чистить зубы (утром и вечером), пользоваться зубной нитью;
своевременная санация полости рта;
отказаться от вредных привычек, табакокурение негативно отражается на состоянии зубов;
полноценный рацион питания. Каждый день есть овощи, фрукты, не злоупотреблять сладким;
принимать витаминные комплексы, которые позволят поддерживать здоровье всего организма.
Воспаление десен начинается в результате ослабления иммунной системы и не соблюдения правил гигиены по уходу за ротовой полостью. Использование препаратов, снимающих отечность и болевые ощущения в домашних условиях, заметно улучшит состояние и подавит симптомы, но не позволит полностью устранить проблемы. Правильное лечение может назначить только стоматолог.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Источник
ОБЛЕПИХА: ПОЛЬЗА ЯГОДЫ И КАК ЕЕ ЕСТЬ
Польза ягод облепихи
Ягоды облепихи полны полезных веществ, в том числе — жизненно важных витаминов. Хотя облепиха веками использовалась в Азии и Европе из-за ее высокой питательности и лечебных свойств, в нашей стране ее незаслуженно обходят вниманием. Впервые найденная в Гималаях, эта легко адаптируемая ягода сейчас выращивается во всем мире, включая Россию. Сегодня ее ягоды все чаще появляются во всех формах продуктов, от сока до джемов и средств по уходу за кожей.
Что делает облепиху суперпродуктом?
Эта крошечная желто-оранжевая ягода размером примерно с одну треть черники, в 12 раз превышает по содержанию витамина С крупный апельсин. Обладая уникальным витаминно-минеральным и белковым составом (по крайней мере, 190 биологически активных соединений, если быть точными), ягода облепихи может по праву считаться суперфудом. Облепиха, рекламируемая как один из самых питательных продуктов питания в мире, обладающая преимуществами, как для внутреннего, так и для внешнего применения, быстро становится такой же популярной, как ягоды асаи и гранат. Облепиха помогает похудеть и бороться с болезнями. Исследования показали ее способность участвовать в снижении веса, предотвращая накопление подкожного жира. С потерей веса также уменьшаются такие болезни, как патологии сердца, атеросклероз и диабет. Способность снижать уровень СРБ (C-реактивного белка), то есть белка, связанного с воспалением, также помогает облепихе в снижении риска диабета и кардиологических патологий.
Эта могучая ягода имеет высокое содержание омега-жирных кислот, включая 3, 6, 9 и редкую форму омега-7. И хотя ученые ждут дополнительных исследований о преимуществах омега-7, когда речь идет о противовоспалительных свойствах, уже полученные данные выглядят многообещающими. Регулярное употребление этих жирных кислот помогает нормализовать работу кишечника у людей, страдающих запорами.
Польза для внешности
Ягода облепихи хороша тем, что она используется не только внутрь, но и наружно. Высокое содержание витамина С делает ее привлекательным компонентом в кремах и сыворотках для лица. Витамин С сохраняет кожу упругой, эластичной, снижает образование морщин и обладает восстанавливающими свойствами. Облепиха может быть чрезвычайно полезной для раздраженной кожи. Омега-3 соединения уменьшают воспаление (и, следовательно, покраснение), жжение и зуд, а витамин Е помогает быстро заживить кожу и уменьшить рубцы. Масло облепихи можно использовать отдельно или добавлять в домашние смеси. Также можно использовать облепиховое масло в качестве активного ингредиента в продуктах по уходу за кожей. Оно способствует регенерации поврежденного ультрафиолетовыми лучами эпидермиса.
Облепиха в питании: какой сорт облепихи лучше
Облепиха содержит множество полезных соединений, в том числе:
- витамины;
- аминокислоты;
- жирные кислоты;
- минералы.
Листья, цветы, семена и ягоды облепихи используются в чаях, маслах или концентратах при разных проблемах со здоровьем. На протяжении сотен лет облепиха использовалась в России и Китае из-за ее лечебных и пищевых качеств.
Считается, что облепиха удаляет свободные радикалы — молекулы, которые могут повредить клетки. Облепиху принимают специально, чтобы:
- лечить проблемы с желудком или кишечником;
- снижать артериальное давление или холестерин в крови;
- предотвращать или лечить болезни кровеносных сосудов или сердца;
- повышать иммунитет и предотвращать инфекции;
- лечить ожирение;
- уменьшать симптомы цирроза;
- нормализовать зрение или устранять сухость глаз;
- лечить респираторные заболевания, такие как астма, простуда и пневмония.
Из плодов облепихи готовят фруктовый сок, желе, пюре, соусы, напитки и ликеры. Трудно сказать, какой сорт облепихи лучше — все зависит от вкусовых предпочтений. Обычно люди не едят ягоды в сыром виде, потому что они кислые. Но как лучше есть облепиху – решать только вам.
Каковы риски приема облепихи?
В качестве пищи облепиха безопасна. Некоторые исследования показывают, что она также может быть безопасна, если принимать ее до шести месяцев в качестве биодобавки. Сообщений о побочных эффектах от облепихи очень мало. У некоторых людей, имеющих высокое кровяное давление, после приема облепихи отмечались отеки, головная боль, головокружение и сердцебиение. При использовании на коже для лечения ожогов она иногда вызывает сыпь. Есть и некоторые риски ее избыточного приема. Облепиха может разжижать кровь, вызывая кровотечение. Она также может спровоцировать гипогликемию у людей с диабетом, которые принимают лекарства для снижения сахара в крови. Сочетание облепихи с разжижающими кровь препаратами или добавками может повысить риск кровотечения. Облепиха также может мешать приему некоторых лекарств, которые лечат желудочно-кишечные заболевания, проблемы с сердечным ритмом, рак или аутоиммунные заболевания.
Свежая облепиха может быть довольно кислой, когда ее едят в сыром виде, поэтому ее часто можно найти в вареном виде в джемах, мармеладе, в виде сиропа или начинки в выпечке или, чаще всего, в виде добавок и концентрированного сока или капсул.
Источник
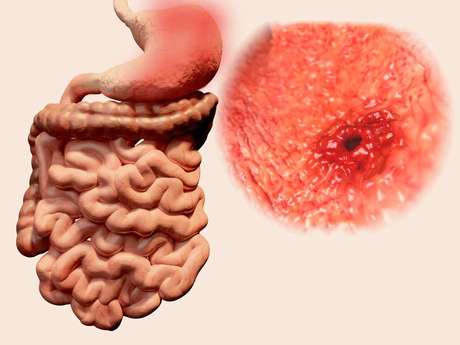
Гастрит и язва
Гастрит и язва желудка сегодня диагностируются, пожалуй, чаще других заболеваний желудочно-кишечного тракта. При этом заболевания очень похожи друг на друга, но язвенная болезнь протекает намного сложнее и тяжелее переносится пациентом. В осенне-весенний период заболевания имеют свойство обостряться. Вместе с тем вылечить и гастрит, и язву можно. Нужно лишь неукоснительно соблюдать рекомендации врача и режим питания.
Причины развития гастрита и язвы
Многие по незнанию часто путают эти два заболевания. Неверно определив заболевание при лечении можно получить обратный эффект. Именно поэтому при обнаружении первых признаков той или иной болезни обязательно нужно обратиться за консультацией к врачу.
Гастрит
Гастрит — заболевание, причиной которого зачастую является Helicobacter pylori — микроорганизм, проще говоря, бактерия. Вместе с тем причиной может стать и неправильный образ жизни — отсутствие режима, правильного питания, злоупотребление алкоголем и курением, а также постоянные стрессы. Неправильное питание — одна из главных причин возникновения гастрита. При этом в этот термин входит не только вредная пища. При недостаточно тщательном пережевывании и питании «в сухомятку», а также употреблении слишком горячей или слишком холодной пищи также происходит изнашивание слизистой желудка.
Как и у гастрита, причиной возникновения язвенной болезни желудка может стать бактерия Helicobacter pylori, неправильный режим питания, злоупотребление алкоголем и курением, а также недостаток витаминов в организме и частые стрессы. Кроме этого причиной язвы могут стать лекарственные препараты, которые человек принимает на протяжении долгого времени. Особенно глюкокортикостероиды и нестероидные противовоспалительные лекарственные средства.
Симптомы гастрита и язвы
Со времен обнаружения такой болезни как гастрит проводилось множество исследований. Пожалуй, самое интересное в них это то, что главным симптомом гастрита можно считать статус человека. Жители мегаполисов подвержены гастриту больше других. Появляется дискомфорт, ощущение тяжести и сдавленности, болевые ощущения. При более серьезных проявлениях гастрита появляется отрыжка, изжога, тошнота и даже рвота, температура тела стабильно держится в районе 37 градусов. Если симптомы проявляются отдельно друг от друга, то они могут быть причиной другого заболевания желудочно-кишечного тракта. Однако если имеет место хотя бы два симптома одновременно — со стопроцентной уверенностью можно диагностировать гастрит.
Боль в области желудка — первый признак язвы. При этом в зависимости от степени поражения боль может проявиться как сразу после приема пищи, так и через пару часов. В момент болевого пика может открыться рвота, после которой наступает облегчение. Облегчить боль возможно снижающими кислотность препаратами. Они обволакивают стенки и снимают болевые спазмы при язве. Вместе с тем если принимать такие препараты бесконтрольно, можно только усугубить ситуацию. (тема симптомы: а информация по лечению. ) Как показывает статистика, в последнее время симптомы могут проявляться несколько иначе. Например, при регулярном приеме нестероидных противовоспалительных препаратов язва может не проявляться обычным образом. Наблюдаются незначительные проблемы с пищеварением, а само заболевание обнаруживается уже на более поздних, опасных стадиях.
Как отличить язву от гастрита
Язва и гастрит очень похожи по симптомам. Гастрит относится к более легким заболеваниям нежели язва. При гастрите эпицентр болевых ощущений сосредоточен в районе эпигастрия, в то время как очаг боли при язве находится в районе двенадцатиперстной кишки. К тому же, болевые ощущения при язве могут резкими толчками отзываться в подвздошной и предкардиальной областях.
При гастрите болевые ощущения обычно проявляются после приема пищи примерно через 3-4 часа. При язве же болевые ощущения возникают сразу же или не позднее чем через час. При этом зачастую одними болями не ограничивается и появляется тошнота и даже рвота. В ночное время язвенные боли обостряются, при гастрите же ночных болей обычно не наблюдается. Осенью и весной язва обычно обостряется.
Лечение гастрита и язвы
Главное при лечении гастрита и язвы — не заниматься самолечением, а строго следовать предписанному лечению и методикам.
Принципы и схема лечения гастрита
Главный принцип лечения гастрита заключается в строгом соблюдении здорового образа жизни. Сюда входит правильное питание, контроль за массой тела, отказ от курения и алкоголя. Если же перечисленные способы уже не действуют, назначается медикаментозное лечение.
Лечение острого гастрита зависит от причины его возникновения, тяжести заболевания, выраженности клинических симптомов(флегмонозный, коррозивный, фибринозный гастриты лечатся только в стационаре.) Лечение катарального гастрита возможно амбулаторно.
- Промывание желудка с целью удаления из него токсических веществ. Нужно выпить 2–3 литра воды, а затем вызвать рвоту, раздражая корень языка.
- Диета ( в первый день болезни следует воздержаться от приема пищи, разрешено только теплое питье, затем рекомендуется щадящее питание). Диета при остром гастрите подразумевает следующее:
исключение продуктов, которые раздражают слизистую оболочку желудка (специи;горчица,перец ).
предпочтение отдаётся пище, приготовленной на пару, отварной,в протертом виде.
еда должна быть только тёплой.
исключение алкоголя и табака.
хорошо подходят нежирные сорта мяса и рыба, бульоны и вторые блюда из них.
3. Медикаментозная терапия
Ингибиторы протонной помпы — омепразол, лансопразол, пантопразол, омез и т.д.
Антацидные препараты (изжога) — маалокс, фосфалюгель, гастал и т.д.
Спазмолитики — но-шпа, папаверин, бускопан, дюспаталин, дицетел.
Прокинетики (при сильной тошноте и рвоте) — церукал,мотилиум.
Энтеросорбенты (при токсикоинфекции) — полисорб, полифепам, энтеросгель и т.д.
Антибиотики, если этиологией гастрита является отравление токсическими веществами
В состав медикаментов для лечения Хронического гастрита обязательно входят следующие препараты:
ингибиторы протонной помпы (Омез,Нольпаза,Нексиум и т.д.)
антацидные препараты (Маалокс,Альмагель,Фосфалюгель и т.д.)
гастропротекторы (Вентер,Де-нол,Новобисмол и т.д.)
прокинетики (Церукал,Моилиум,Гонатон и т.д.)
ферменты (Мезим,Фестал, Панзинорм,Креон,Пангрол и т.д.)
спазмолитики (Бускопан,Но-шпа,Дюспаталин и т.д.)
антибиотики при обнаружении Helicobacter pylori;
витамины (препараты железа, фолиевая кислота,никотиновая кислота, В12)
При гастритах, ассоциированных с Helicobacter pylori лекарственная терапия проводится следующим образом:
Первая линия терапии рассчитана на 7-14 дней и включает:
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день;
- кларитромицин 500 мг (клацид, клабакт,фромилид) х 2 раза в день;
- амоксициллин 1000 мг (флемоксин солютаб) х2 раза в день.
Применение терапии второй линии рекомендуют в случае неэффективности препаратов первой линии (курс также 7-14 дней):
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день
- метронидазол (трихопол,клион, флагил) 250 мг х4 раза в день
- тетрациклин 500 мг х 4 раза в день.
- висмута трикалия дицитрат (де-нол, новобисмол, улькавис, эскейп) 120 мг х 4 раза в день.
После успешного подавления деятельности Helicobacter pylori рекомендуется каждые полгода пропивать препарат — висмута трикалия дицитрат по 240мг дважды в сутки, курсом 1 месяц. Обязательное соблюдение диеты в первое время после терапии, в дальнейшем обязателен переход на иную систему питания, которая исключает продукты, увеличивающие риск развития заболеваний ЖКТ.
Принципы и схема лечения язвы желудка
Еще несколько лет назад лечение язвы не могло обойтись без хирургического вмешательства. Сегодня же существуют методы лечения язвы желудка без скальпеля. Если причиной возникновения язвы стала бактерия, то эффективность любого лечения будет равна нулю пока бактерия не будет устранена. Для борьбы с бактерией используются антибактериальные препараты.
Если причиной возникновения язвы стали другие факторы, не связанные с бактериальной природой (Helicobacter pylory), то к антибиотикам назначаются дополнительные препараты. С помощью антацидов (Маалокс,Альмагель,Фосфалюгель и т. д.) снижается уровень кислотности в желудке. Кроме этого удается купировать болевые приступы. Также важно, чтобы в комплексе лечения присутствовали блокаторы гистаминовых рецепторов и ингибиторы протонной помпы (Антисекреторные препараты). Они не дают желудку вырабатывать большое количество кислоты. (позволяют уменьшить выработку соляной кислоты, тем самым, ускоряя процесс заживления поврежденных оболочек желудка) это ингибиторы протонного насоса (Омез, Нольпаза, Нексиум и т.д.)
В комплексе применяется еще ряд других препаратов:
- обволакивающие препараты для защиты стенок желудка; гастропротекторы (Вентер,Де-нол,Новобисмол и т. д.)
- прокинетики, способствующие быстрому передвижению пищи в желудке и блокирующие рвотный рефлекс; прокинетики (Церукал,Моилиум,Гонатон и т. д.)
- седативные вещества для подавления стресса; Успокоительные препараты, которые имеют растительное происхождение, обладающие седативным действием, оказывая при этом успокаивающий эффект на нервную систему — Ново-пассит, Персен.
- витамины для восстановления. Используются поливитаминные комплексы, в которых обязательно должны содержаться: Витамин А, Витамин С, Витамин Е, Витамины группы В (В1, В2, В3, В6, В7, В9), микроэлементы: Цинк, Калий, Кальций, Магний. Подойдут Мульти-табс классик плюс, Витрум плюс, Компливит, Алфавит Класси.
- пробиотики для восстановления микрофлоры. Линекс, Максилак, Аципол, Бак-сет, Эвиталия, Биовестин, Бифиформ.
Возможно также применение препаратов для обезболивания. Однако применять их следует максимально осторожно, так как они могут спровоцировать внутреннее кровотечение: Спазмолитики: Но-шпа, Бускопал, Дюспаталин. Препараты Фитотерапии: Иберогаст, желудочный сбор, зверобой, мята, ромашка.
Кроме медикаментозного лечения врачом может быть назначены физиотерапия и лечебная физкультура. Вместе с тем самым важном этапом, влияющим на скорейшее выздоровление, является строгое соблюдение диеты.
Диета при гастрите и язве
Диета — обязательный компонент любой стадии лечения гастрита или язвы. Если гастрит находится в острой стадии, рекомендуется в первый день вообще отказаться от приема любой пищи. Можно только пить теплые жидкости — некрепкий сладкий чай, воду, шиповник. После того как желудку стало немного легче, можно начинать принимать щадящую пищу — отварные и протертые овощи, не тяжелое мясо, бульоны. Категорически запрещается употреблять соль и другие приправы.
Главное в диете — не навредить желудку еще больше и ускорить процесс выздоровления. Голодать в период болезни категорически запрещается. Голодание будет провоцировать более агрессивное поведение кислоты в желудке. Наоборот рекомендуется есть как можно чаще — до 8 приемов пищи. При этом важно следить не только за качеством еды, но и за ее температурой. Оптимальная температура — не выше 60 градусов.
Обычно пациент, проходящий лечение придерживается так называемого стола №1. Главный принцип которого — снижение нагрузки на желудок. В рацион входят блюда с пониженной калорийностью. Готовятся блюда на пару или отвариваются, а подаются только в виде каши.
При язвенной болезни рекомендуется по максимуму сохранить стандартный рацион исключив из него некоторые продукты. В основном это компоненты, которые раздражают слизистую желудка: грибы, жирные продукты, приправы и соусы, хлеб и выпечку из сдобного и слоеного теста, пшеничной и ржаной муки, газированные и алкогольные напитки, копченые, консервированные продукты, фастфуд.
Гастрит и язву намного проще не допустить, нежели лечить. Для этого необходимо просто более тщательно следить за своим образом жизни и питанием.
Источник