Сальбутамол — инструкция по применению
(SALBUTAMOL)
Регистрационный номер— ЛСР-006937/10
Торговое название — Сальбутамол
Международное непатентованное название— Сальбутамол
Химическое название:
бис(1RS)-2-[(1,1-диметилэтил)амино]-1-[4-гидрокси-3-(гидроксиметил)фенил]этанол] сульфат. Лекарственная форма— аэрозоль для ингаляций дозированный
Состав препарата:
Активное вещество: сальбутамола сульфат 0,1208 мг в одной дозе (эквивалентно 0,1 мг сальбутамола).
Вспомогательные вещества: олеиловый спирт, этанол (спирт этиловый ректификованный), пропеллент R 134a (1,1,1,2-тетрафторэтан, HFA 134a). Препарат не содержит хлорфторуглеродных пропеллентов.
Описание:
Препарат представляет собой белую или почти белую суспензию, находящуюся под давлением в баллоне алюминиевом с дозирующим клапаном, снабженным насадкой-ингалятором с защитным колпачком; препарат при выходе из баллона распыляется в виде аэрозольной струи.
Фармакотерапевтическая группа:
Код АТХ: R03AС02.
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Фармакодинамика.
Сальбутамол является селективным агонистом ß2-адренорецепторов. В терапевтических дозах он действует на ß2-адренорецепторы гладкой мускулатуры бронхов, оказывая незначительное влияние на ß1-адренорецепторы миокарда. Оказывает выраженный бронходилатирующий эффект, предупреждая или купируя спазм бронхов, снижает сопротивление в дыхательных путях. Увеличивает жизненную емкость легких.
В рекомендуемых терапевтических дозах не оказывает отрицательного влияния на сердечно-сосудистую систему, не вызывает повышения артериального давления. В меньшей степени, по сравнению с лекарственными средствами этой группы, оказывает положительное хроно- и инотропное действие. Вызывает расширение коронарных артерий. Обладает рядом метаболических эффектов: снижает концентрацию калия в плазме, влияет на гликогенолиз и секрецию инсулина, оказывает гипергликемический (особенно у пациентов с бронхиальной астмой) и липолитический эффект, увеличивая риск развития ацидоза.
После применения ингаляционных форм действие развивается быстро, начало эффекта – через 5 мин, максимум – через 30-90 мин (75 % максимального эффекта достигается в течение 5 мин), продолжительность – 4-6 ч.
Фармакокинетика.
После ингаляционного введения 10-20 % дозы сальбутамола достигают нижних дыхательных путей. Остальная часть дозы остается в ингаляторе или оседает на слизистой оболочке ротоглотки и затем проглатывается. Фракция, осевшая на слизистой оболочке дыхательных путей, абсорбируется в легочные ткани и кровь, но не метаболизируется в легких.
Степень связывания сальбутамола с белками плазмы составляет около 10 %.
Сальбутамол метаболизируется в печени и экскретируется преимущественно с мочой в неизмененном виде и в форме фенольного сульфата. Проглоченная часть ингаляционной дозы абсорбируется из желудочно-кишечного тракта и подвергается активному метаболизму при «первом прохождении» через печень, превращаясь в фенольный сульфат. Неизмененный сальбутамол и конъюгат экскретируются преимущественно с мочой.
Период полувыведения сальбутамола 4-6 ч. Выводится почками частично в неизмененном виде и частично в виде неактивного метаболита 4′-О-сульфата (фенольный сульфат). Незначительная часть выводится с желчью (4%), с калом. Большая часть дозы сальбутамола экскретируется в течение 72 ч.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
1. Бронхиальная астма:
— купирование приступов бронхиальной астмы, в том числе при обострении бронхиальной астмы тяжелого течения;
— предотвращение приступов бронхоспазма, связанных с воздействием аллергена или вызванных физической нагрузкой;
— применение в качестве одного из компонентов при длительной поддерживающей терапии бронхиальной астмы.
2. Хроническая обструктивная болезнь легких (ХОБЛ), сопровождающаяся обратимой обструкцией дыхательных путей, хронический бронхит.
ПРОТИВОПОКАЗАНИЯ
— Повышенная чувствительность к любому компоненту препарата.
— Детский возраст до 2-х лет.
С ОСТОРОЖНОСТЬЮ
при наличии в анамнезе отмечается тахиаритмия, миокардит, пороки сердца, аортальный стеноз, ишемическая болезнь сердца, тяжелая хроническая сердечная недостаточность, артериальная гипертензия, тиреотоксикоз, феохромоцитома, декомпенсированный сахарный диабет, глаукома, эпиприпадки, почечная или печеночная недостаточность, одновременный прием неселективных ß-адреноблокаторов, беременность, период лактации.
ПРИМЕНЕНИЕ ПРИ БЕРЕМЕННОСТИ И ЛАКТАЦИИ
Беременным женщинам сальбутамол можно назначать только в том случае, когда ожидаемая польза для пациентки превышает потенциальный риск для плода. Вероятность проникновения сальбутамола в грудное молоко не исключена, поэтому его не рекомендуется назначать кормящим женщинам за исключением тех случаев, когда ожидаемая польза для самой пациентки превышает потенциальный риск для ребенка. Нет данных о том, оказывает ли присутствующий в грудном молоке сальбутамол вредное действие на новорожденного.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
Сальбутамол аэрозоль для ингаляций дозированный 100 мкг/доза предназначен только для ингаляционного введения.
Решить вопрос об увеличении дозы или частоты применения препарата может только врач.
Не рекомендуется применять препарат чаще 4-х раз в сутки. Потребность в частом применении максимальных доз препарата или во внезапном увеличении дозы свидетельствует об ухудшении течения заболевания.
Взрослые (в том числе пациенты пожилого возраста). Длительная поддерживающая терапия при бронхиальной астме и ХОБЛ в составе комплексной терапии: рекомендуемая доза составляет до 200 мкг (2 ингаляции) 4 раза в сутки.
Купирование приступа бронхоспазма: рекомендуемая доза составляет 100-200 мкг (1-2 ингаляции).
Предотвращение приступов бронхоспазма, связанных с воздействием аллергена или вызванных физической нагрузкой: рекомендуемая доза составляет 200 мкг (2 ингаляции) за 10-15 мин до воздействия провоцирующего фактора.
Дети. Длительная поддерживающая терапия при бронхиальной астме и ХОБЛ в составе комплексной терапии: рекомендуемая доза составляет до 200 мкг (2 ингаляции) 4 раза в сутки.
Купирование приступа бронхоспазма: рекомендуемая доза составляет 100-200 мкг (1-2 ингаляции).
Предотвращение приступов бронхоспазма, связанных с воздействием аллергена или вызванных физической нагрузкой: рекомендуемая доза составляет 100-200 мкг (1-2 ингаляции) за 10-15 мин до воздействия провоцирующего фактора.
Правила применения препарата:
Подготовка для первого применения:
Перед первым применением препарата следует снять защитный колпачок с насадки-ингалятора. Потом энергично встряхнуть баллон вертикальными движениями, перевернуть баллон насадкой-ингалятором вниз и сделать два распыления в воздух, чтобы убедиться в адекватной работе клапана. При перерыве в применении препарата на протяжении нескольких дней следует сделать одно распыление в воздух после тщательного встряхивания баллона.
Применение:
1. Снять защитный колпачок с насадки-ингалятора. Убедиться в чистоте внутренней и внешней поверхностей насадки-ингалятора.
2. Энергично встряхнуть баллон вертикальными движениями.
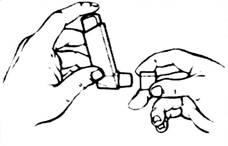
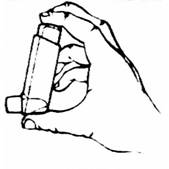
3. Перевернуть баллон насадкой-ингалятором вниз, держать баллон вертикально между большим пальцем и средним и указательным пальцами так, чтобы большой палец находился под насадкой-ингалятором.
4. Сделать максимально глубокий выдох, потом поместить насадку-ингалятор в рот между зубами и охватить ее губами, не прикусывая при этом.
5. Начиная вдох через рот, нажать на верхнюю часть баллона, чтобы произвести выдачу дозы препарата, при этом продолжать медленно и глубоко вдыхать.
 |  | 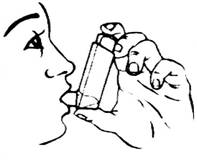 |
6. Задержать дыхание, вынуть насадку-ингалятор изо рта и снять палец с верхней части баллона. Продолжать задерживать дыхание, насколько это возможно.
7. Если необходимо, выполнить следующую ингаляцию. Для этого следует подождать около 30 секунд, держа баллон вертикально. После этого выполнить ингаляцию в соответствии с инструкциями, изложенными в пунктах 2-6.
Закрыть насадку-ингалятор защитным колпачком.
ВАЖНО:
Выполнять действия в соответствии с пунктами 4, 5 и 6, не спеша. Важно, непосредственно перед выдачей дозы начать вдыхать как можно медленнее. Первые несколько раз следует применять препарат после тренировки перед зеркалом. Если по бокам рта появится „облачко”, то необходимо начать опять с пункта 2.
Чистка:
Насадку-ингалятор следует чистить не реже одного раза в неделю.
1. Снять защитный колпачок с насадки-ингалятора, а насадку-ингалятор снять с баллона.
2. Тщательно промыть насадку-ингалятор и защитный колпачок под теплой проточной водой.
3. Тщательно высушить насадку-ингалятор и защитный колпачок внутри и снаружи.
4. Надеть насадку-ингалятор на баллон и шток клапана, закрыть свободное отверстие насадки-ингалятора защитным колпачком.
Не помещать баллон в воду!
ПОБОЧНОЕ ДЕЙСТВИЕ
По частоте побочные эффекты могут быть разделены на следующие категории: очень часто ( > 1/10), часто ( > 1/100 и > 1/1000 и > 1/10 000 и ВЗАИМОДЕЙСТВИЕ С ДРУГИМИ ПРЕПАРАТАМИ
Не рекомендуется одновременно применять сальбутамол и неселективные блокаторы ß-адренорецепторов, такие как пропранолол.
Сальбутамол не противопоказан пациентам, которые получают ингибиторы моноаминооксидазы (ИМАО).
Усиливает действие стимуляторов центральной нервной системы.
Теофиллин и другие ксантины при одновременном применении повышают вероятность развития тахиаритмий; средства для ингаляционной анестезии, леводопа – тяжелых желудочковых аритмий.
Одновременное применение с м-холиноблокаторами (в том числе ингаляционными) может способствовать повышению внутриглазного давления. Диуретики и глюкокортикостероиды усиливают гипокалиемическое действие сальбутамола.
ОСОБЫЕ УКАЗАНИЯ
Следует проинструктировать пациентов о правильном применении препарата Сальбутамол. Правильное применение препарата и четкое выполнение инструкции необходимо для того, чтобы обеспечить попадание сальбутамола в бронхи. В начале лечения применять препарат следует под наблюдением медицинского персонала и после тренировки перед зеркалом.
Как и при применении других ингаляционных препаратов, терапевтический эффект может уменьшаться при охлаждении баллона. Поэтому перед применением баллон с препаратом должен быть прогрет до комнатной температуры (согреть баллон руками на протяжении нескольких минут, нельзя применять другие способы!).
Содержимое баллонов находится под давлением, поэтому баллоны нельзя нагревать, разбивать, протыкать или сжигать, даже когда они будут пустыми.
В случае возникновения неприятных ощущений во рту и першения в горле после ингаляции рот следует прополоскать водой.
Бронходилататоры не должны являться единственным или основным компонентом терапии бронхиальной астмы нестабильного или тяжелого течения.
Если действие обычной дозы препарата становится менее эффективным или менее продолжительным (действие препарата должно сохраняться не менее 3 часов), пациенту следует обратиться к врачу. Повышение дозы или частоты приема сальбутамола следует проводить только под контролем врача. Сокращение интервала между приемом следующих доз возможно только в исключительных случаях и должно быть строго обосновано. Повышение потребности в применении ингаляционных агонистов ß2-адренорецепторов с короткой продолжительностью действия для лечения бронхиальной астмы свидетельствует об обострении заболевания. В таких случаях следует пересмотреть план лечения пациента. Прием высоких доз сальбутамола при обострении бронхиальной астмы может вызывать синдром «рикошета» (каждый следующий приступ становится интенсивнее). При тяжелом приступе удушья перерыв между ингаляциями должен быть не менее 20 минут.
Риск осложнений повышается как при значительной длительности лечения, так и при резкой отмене препарата. Длительное применение сальбутамола должно сопровождаться использованием противовоспалительных препаратов для базисной терапии.
Внезапное и прогрессирующее ухудшение бронхиальной астмы может представлять угрозу для жизни пациента, поэтому в подобных случаях необходимо срочно решать вопрос о назначении или увеличение дозы глюкокортикостероидов. У таких пациентов рекомендуется проводить ежедневный мониторинг пиковой скорости выдоха.
Сальбутамол необходимо применять с осторожностью у пациентов с тиреотоксикозом.
Терапия агонистами ß2-адренорецепторов, особенно при их парентеральном введении или при применении с помощью небулайзера, может приводить к гипокалиемии. Особую осторожность рекомендуется проявлять при лечении тяжелых приступов бронхиальной астмы, поскольку в этих случаях гипокалиемия может усиливаться в результате одновременного применения производных ксантина, глюкокортикостероидов, диуретиков, а также вследствие гипоксии. В таких случаях необходимо контролировать концентрацию калия в сыворотке крови.
Влияние на способность управлять автомобилем и/или другими механизмами.
Поскольку Сальбутамол может вызывать такие побочные действия как судороги и головокружение, рекомендуется при первых приемах проявлять повышенную осторожность или отказаться от управления транспортными средствами и занятий другими потенциально опасными видами деятельности.
ФОРМА ВЫПУСКА
Аэрозоль для ингаляций дозированный 100 мкг/доза. По 200 доз (по 12 мл) в баллоны алюминиевые моноблочные с внутренней защитой, герметизированные дозирующим клапаном и снабженные насадкой-ингалятором с защитным колпачком. Каждый баллон вместе с насадкой и защитным колпачком, а также инструкцией по применению помещают в пачку.
СРОК ГОДНОСТИ
2 года. Не использовать по истечении срока годности.
УСЛОВИЯ ХРАНЕНИЯ
Хранить при температуре не выше 25°C. Не замораживать.
Хранить в недоступном для детей месте!
Хранить вдали от отопительной системы и прямых солнечных лучей.
Предохранять от падений и ударов.
УСЛОВИЯ ОТПУСКА ИЗ АПТЕК
По рецепту.
ПРЕДПРИЯТИЕ-ПРОИЗВОДИТЕЛЬ:
ЗАО «Биннофарм»
Адрес: Россия, 124460, Москва, г. Зеленоград, проезд 4-й Западный, д. 3, стр.1
ОРГАНИЗАЦИЯ, ПРИНИМАЮЩАЯ ПРЕТЕНЗИИ:
ЗАО «Биннофарм»
Адрес: Россия, 124460, Москва, г. Зеленоград, проезд 4-й Западный, д. 3, стр. 1.
Источник
Cовременная терапия хронической обструктивной болезни легких
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней сред
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней среды (курения, профессиональных вредностей, поллютантов и др.). Установлено, что морфологические изменения при ХОБЛ наблюдаются в центральных и периферических бронхах, легочной паренхиме и сосудах [8, 9]. Это объясняет использование термина «хроническая обструктивная болезнь легких» вместо привычного «хронического обструктивного бронхита», подразумевающего преимущественное поражение у больного бронхов.
В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7].
Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1].
Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9].
Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения.
Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2].
Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения.
Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара.
Принципы лечения ХОБЛ стабильного течения [6, 8] следующие.
- Объем лечения увеличивается по мере нарастания тяжести болезни. Его уменьшение при ХОБЛ, в отличие от бронхиальной астмы, как правило, невозможно.
- Медикаментозная терапия используется для предупреждения осложнений и уменьшения выраженности симптомов, частоты и тяжести обострений, повышения толерантности к физической нагрузке и качества жизни больных.
- Следует иметь в виду, что ни одно из имеющихся лекарственных средств не влияет на темпы снижения бронхиальной проходимости, которое является отличительной чертой ХОБЛ.
- Бронхолитики занимают центральное место в лечении ХОБЛ. Они уменьшают выраженность обратимого компонента обструкции бронхов. Эти средства используются в режиме «по требованию» или регулярно.
- Ингаляционные глюкокортикоиды показаны при тяжелом и крайне тяжелом течении ХОБЛ (при объеме форсированного выдоха за 1 с (ОФВ1) менее 50% от должного и частыми обострениями, как правило, более трех за последние три года или один-два за один год, для лечения которых используются пероральные стероиды и антибиотики.
- Комбинированная терапия ингаляционными глюкокортикоидами и β2-адреномиметиками длительного действия оказывает существенный дополнительный эффект на функцию легких и клинические симптомы ХОБЛ по сравнению с монотерапией каждым из препаратов. Наибольшее влияние на частоту обострений и качество жизни наблюдается у больных ХОБЛ с ОФВ1 10% в течение 6 мес или > 5% в течение последнего месяца) и особенно потеря мышечной массы у больных ХОБЛ ассоциировано с высокой летальностью. Таким пациентам должна рекомендоваться высококалорийная диета с повышенным содержанием белка и дозированные физические нагрузки, обладающие анаболическим действием.
Хирургическое лечение
Роль хирургического лечения у больных ХОБЛ в настоящее время является предметом исследований. Сейчас обсуждаются возможности использования буллэктомии, операции по уменьшению легочного объема и трансплантации легких.
Показанием для буллэктомии при ХОБЛ является наличие у пациентов буллезной эмфиземы легких с буллами большого размера, вызывающими развитие одышки, кровохарканья, легочных инфекций и боли в грудной клетке. Эта операция приводит к уменьшению одышки и улучшению функции легких.
Значение операции по уменьшению легочного объема при лечении ХОБЛ изучено пока недостаточно. Результаты завершившегося недавно исследования (National Emphysema Therapy Trial) свидетельствуют о положительном влиянии этого хирургического вмешательства по сравнению с медикаментозной терапией на способность выполнять физическую нагрузку, качество жизни и летальность больных ХОБЛ, имеющих преимущественно тяжелую верхнедолевую эмфизему легких и исходно низкий уровень работоспособности [12]. Тем не менее эта операция остается пока экспериментальной паллиативной процедурой, не рекомендуемой для широкого применения [9].
Трансплантация легких улучшает качество жизни, функцию легких и физическую работоспособность больных. Показаниями для ее выполнения являются ОФВ1 ё25% от должного, РаСО2>55 мм рт. ст. и прогрессирующая легочная гипертензия. К числу факторов, лимитирующих выполнение этой операции, относятся проблема подбора донорского легкого, послеоперационные осложнения и высокая стоимость (110–200 тыс. долларов США). Операционная летальность в зарубежных клиниках составляет 10–15%, 1-3-летняя выживаемость, соответственно, 70–75 и 60%.
Ступенчатая терапия ХОБЛ стабильного течения представлена на рисунке.
Лечение легочного сердца
Легочная гипертензия и хроническое легочное сердце являются осложнениями ХОБЛ тяжелого и крайне тяжелого течения. Их лечение предусматривает оптимальную терапию ХОБЛ, длительную (>15 ч) оксигенотерапию, использование диуретиков (при наличии отеков), дигоксина (только при мерцательной терапии и сопутствующей левожелудочковой сердечной недостаточности, так как сердечные гликозиды не оказывают влияния на сократимость и фракцию выброса правого желудочка). Спорным представляяется назначение вазодилятаторов (нитратов, антагонистов кальция и ингибиторов ангиотензинпревращающего фермента). Их прием в ряде случаев приводит к ухудшению оксигенации крови и артериальной гипотензии. Тем не менее антагонисты кальция (нифедипин SR 30–240 мг/сут и дилтиазем SR 120–720 мг/cут), вероятно, могут применяться у больных с тяжелой легочной гипертензией при недостаточной эффективности бронхолитиков и оксигенотерапии [16].
Лечение обострений ХОБЛ
Обострение ХОБЛ характеризуется нарастанием у больного одышки, кашля, изменением объема и характера мокроты и требует изменений лечебной тактики. [7]. Различают легкие, средней тяжести и тяжелые обострения болезни (см. табл. 3).
Лечение обострений предусматривает использование лекарственных препаратов (бронхолитиков, системных глюкокортикоидов, по показаниям–антибиотиков), оксигенотерапии, респираторной поддержки.
Использование бронхолитиков предполагает увеличение их доз и кратности назначения. Режимы дозирования этих препаратов приведены в таблицах 4 и 5. Введение $beta;2-адреномиметиков и холинолитиков короткого действия осуществляется с помощью компрессорных небулайзеров и дозированных ингаляторов со спейсером большого объема. В некоторых исследованиях показана эквивалентная эффективность этих систем доставки. Однако при средней тяжести и тяжелых обострениях ХОБЛ, особенно у больных пожилого возраста, вероятно, следует отдавать предпочтение небулайзерной терапии.
В связи с трудностью дозирования и большим числом потенциальных побочных эффектов применение теофиллинов короткого действия при лечении обострений ХОБЛ является предметом дискуссии. Некоторые авторы допускают возможность их использования в качестве препаратов «второго ряда» при недостаточной эффективности ингаляционных бронхолитиков [6, 9], другие не разделяют эту точку зрения [7]. Вероятно, назначение препаратов этой группы возможно при соблюдении правил введения и определении концентрации теофиллина в сыворотке крови. Наиболее известный из них препарат эуфиллин, представляющий собой теофиллин (80%), растворенный в этилендиамине (20%). Схема его дозирования приведена в таблице 5. Следует подчеркнуть, что препарат должен вводиться только внутривенно капельно. Это уменьшает вероятность развития побочных эффектов. Его нельзя назначать внутримышечно и ингаляционно. Введение эуфиллина противопоказано у больных, получающих теофиллины длительного действия, из-за опасности его передозировки.
Системные глюкокортикоиды эффективны при лечении обострений ХОБЛ. Они сокращают время выздоровления и обеспечивают более быстрое восстановление функции легких. Их назначают одновременно с бронхолитиками при ОФВ1 25 в 1 мин;
Инвазивная ИВЛ предусматривает интубацию дыхательных путей или наложение трахеостомы. Соответственно связь больного и респиратора осуществляется через интубационные или трахеостомические трубки. Это создает риск развития механических повреждений и инфекционных осложнений. Поэтому инвазивная ИВЛ должна использоваться при тяжелом состоянии больного и только при неэффективности других методов лечения.
Показания для инвазивной ИВЛ [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 35 в 1 мин;
- тяжелая гипоксемия (рО2 60 мм рт. ст.);
- остановка дыхания, нарушение сознания;
- гипотония, нарушения сердечного ритма;
- наличие осложнений (пневмония, пневмоторакс, тромбоэмболия легочной артерии и др.).
Больные с легкими обострениями могут лечиться амбулаторно.
Амбулаторное лечение легких обострений ХОБЛ [7–9] включает следующие этапы.
- Оценка уровня обучения больных. Проверка техники ингаляций.
- Назначение бронхолитиков: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или через небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина. Обсуждение возможности назначения длительно действующих бронхолитиков, если больной не получал эти препараты ранее.
- Назначение глюкокортикоидов (дозы могут варьировать). Преднизолон 30–40 мг per os в течение 10–14 дней. Обсуждение возможности назначения ингаляционных глюкокортикоидов (после завершения курса лечения системными стероидами).
- Назначение антибиотиков (по показаниям).
Пациенты с обострениями средней тяжести, как правило, должны госпитализироваться. Их лечение осуществляется по следующей схеме [7–9].
- Бронхолитики: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина.
- Оксигенотерапия (при Sa 60 мм рт. ст.) и/или респираторный ацидоз (pH
- Хроническая обструктивная болезнь легких. Федеральная программа/ Под ред. акад. РАМН, профессора А. Г. Чучалина. — 2-е изд., перераб. и доп. — М., 2004. — 61 с.
- Чучалин А. Г., Сахарова Г. М., Новиков Ю. К. Практическое руководство по лечению табач- ной зависимости. — М., 2001. — 14 с.
- Barnes P. Chronic obstructive pulmonary disease//New Engl J Med. — 2000 — Vol. 343. — N 4. — P. 269–280.
- Barnes P. Management of chronic obstructive pulmonary disease. — Science Press Ltd, 1999. — 80 p.
- Сalverley P., Pauwels R., Vestbo J. et al. Combined salmeterol and fluticason in the treatment of chronic obstructive pulmonary disease: a randomized controlled trial// Lancet. — 2003. — Vol 361. —N 9356. — P. 449–456.
- Сhronic obstructive pulmonary disease. National clinical guideline on management of chronic obstructive pulmonary disease in adults in primary and secondary care// Thorax. — 2004. — Vol. 59, suppl 1. — P. 1–232.
- Сеlli B.R. MacNee W and committee members. Standards for diagnosis and treatment of patients with COPD: a summary of ATS/ERS position paper// Eur Respir J. — 2004. — Vol. 23. — N 6. — P. 932–946.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute. Publication number 2701, 2001. — 100 p.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute, update 2004// www.goldcopd.com.
- Loddenkemper R., Gibson G.J., Sibille et al. European Lung White Book. The first comprehensive survey on respiratory health in Europe, 2003. — P. 34–43.
- Maltais F., Ostineli J., Bourbeau J. et al. Comparison of nebulized budesonide and oral prednisolone with placebo in the treatment of acute exacerbations of chronic obstructive pulmonary diseases: a randomized controlled trial// Am J Respir Crit Care Med. — 2002. — Vol. 165. — P. 698–703.
- National Emphysema Treatment Trial Research Group. A randomized trial comparing lung volume reduction surgery with medical therapy for severe emphysema// N Engl J Med. — 2003. — Vol. 348. — N 21. — P. 2059–2073.
- Niederman M. S. Antibiotic therapy of exacerbation of chronic bronchitis// Seminars Respir Infections. — 2000. — Vol. 15. — N 1. — P. 59–70.
- Szafranski W., Cukier A., Ramiez A. et al. Efficacy and safety of budesonide/formoterol in the management of chronic obstructive pulmonary disease// Eur Respir J. — 2003. — Vol 21. — N 1. — P. 74–81.
- Tierp B., Carter R. Long term oxygen therapy//UpToDate, 2004.
- Widemann H.P. Cor pulmonale //UрToDate, 2004.
А. В. Емельянов, доктор медицинских наук, профессор
СПБ ГМУ, Санкт-Петербург
Источник



